Dr. Liudmila Zamfir - Frunza
Medic Specialist Cardiolog
Cardiologie clinică
Medic specialist cardiolog
Proceduri efectuate de Dr. Liudmila Zamfir - Frunza

Electrocardiograma - ECG / EKG
Bolile de inimă reprezintă una dintre principalele cauze de mortalitate și dizabilitate, atât la noi în țară, cât și la nivel mondial. Diagnosticarea acestora într-o fază incipientă, când pot fi tratate mai ușor, este foarte importantă. Din fericire, există mai multe investigații și analize pentru monitorizarea sănătății inimii. Una dintre ele este electrocardiograma, numită și ECG sau EKG.[4][3] Ce este electrocardiograma? Electrocardiograma este o investigație care depistează dacă există anumite probleme cu ritmul normal al inimii și, în general, cu activitatea electrică a acesteia. Cu fiecare bătaie a inimii, un semnal electric, denumit și impuls electric, trece prin inimă. Acest impuls electric determină contracția mușchiului inimii, care, la rândul ei, trimite sângele din inima către restul organismului, asigurând irigarea necesară și alimentarea cu substanțe nutritive și oxigen a tuturor organelor din corp. Importanța procedurii Orice modificare a ritmului cardiac poate cauza diferite afecțiuni severe. Acesta poate fi influențat de mai mulți factori de risc: Înaintarea în vârstă; Apariția problemelor de natură cardiovasculară; Malformațiile cardiace congenitale; Infarctul miocardic; Afecțiunile glandei tiroide; Stilul de viață (ex: consumul de substanțe precum: fumatul, alcoolul, cafeina, antidepresivele etc.). Verificarea periodică a ritmului cardiac este importantă pentru a exclude orice boală a mușchiului inimii sau o afecțiune de natură electrică. Acestea pot progresa și afecta radical calitatea vieții pacientului. Printre afecțiunile ce pot fi detectate cu ajutorul electrocardiogramei se numără: Aritmiile - tulburări de ritm cardiac ce apar atunci când acele impulsuri electrice despre care am vorbit mai sus nu mai funcționează așa cum ar trebui; Boala coronariană - este cauzată de acumularea de depozite de grăsimi (plăci de aterom) pe pereții arterelor coronare, acele vase de sânge care alimentează mușchiul inimii; Atacul de cord (infarctul miocardic) - se produce când fluxul de sânge către inimă este blocat brusc; Hipertensiune arterială; Cardiomiopatia - o afecțiune a mușchiului cardiac ce împiedică inima să pompeze eficient sânge către organe.[5] Când este necesară electrocardiograma? Ai putea avea nevoie de o electrocardiograma dacă prezinți semne și simptome precum: Dureri în piept; Amețeală; Confuzie; Palpitații; Puls crescut; Dificultăți de respirație; Stare de slăbiciune; Oboseală accentuată; Scăderea toleranței la efort.[2] De asemenea, electrocardiograma este folosită pentru a monitoriza starea de sănătate a unei persoane deja diagnosticată cu o boală cardiacă sau care urmează un anumit tratament.[2][5] Ai mai putea avea nevoie de acest test: Înaintea unei intervenții chirurgicale; Dacă ai istoric familial de boli de inimă (ca metodă de screening); Dacă ți-a fost implantat un stimulator cardiac (pacemaker).[1] Cum te pregătești de procedură? Electrocardiograma nu necesită o pregătire deosebită. Totuși, pentru ca investigația să fie concludentă, este bine să evităm consumul de substanțe care influențează ritmul cardiac precum: cafeaua, băuturile energizante, antidepresivele etc. În cazul pacienților cu pilozitate corporală bogată, va fi nevoie de îndepărtarea parului, pentru ca desprinderea electrozilor să nu provoace disconfort. Ce se întâmplă în timpul procedurii? Investigația propriu-zisă nu este deloc una complicată. Iată cum se face EKG: Odată intrat în cabinetul medical, vei fi rugat să îți îndepărtezi hainele care acoperă pieptul, gleznele și încheieturile mâinilor; este indicat să porți articole vestimentare ușor de îndepărtat, cum ar fi, de exemplu, o cămașă cu nasturi; de asemenea, ți se va cere să îndepărtezi brățările sau lănțișoarele mai lungi; Vei fi rugat să te întinzi pe pat, pe spate, într-o poziție confortabilă; În dreptul zonelor descoperite, vor fi plasați electrozi medicali adezivi; într-un test standard, pot fi atașați până la 10 electrozi EKG pe membre și piept; Electrozii sunt apoi conectați la aparatul ECG și se va înregistra ritmul cardiac și activitatea electrică a inimii; rezultatele vor fi afișate ca un grafic, fie pe hârtie, fie în format digital; ți se va cere să stai nemișcat și să respiri normal, fără să vorbești, timp de câteva secunde.[2] Tehnica efectuării electrocardiogramei poate însă varia în funcție de tipul procedurii. Tipuri de EKG Există mai multe tipuri de EKG ce se pot efectua pentru a monitoriza sănătatea inimii: EKG de repaus - este procedura standard, în timpul căreia vei sta întins pe spate; EKG de efort - ritmurile electrice ale inimii vor fi înregistrate în timp ce depui efort; în general, se utilizează fie o bandă rulantă, fie o bicicletă specială numită cicloergometru; Holter EKG - electrozii sunt conectați la un dispozitiv portabil mic, ce va înregistra ritmul inimii timp de 24 de ore, în timp ce tu îți desfășori activitățile obișnuite. Tipul de electrocardiogramă ce se va efectua se stabilește în funcție de simptomele tale și de afecțiunile suspectate.[5][2] Cât durează efectuarea electrocardiogramei? Efectuarea unei electrocardiograme poate dura între 5 și 10 minute. Există riscuri sau durere? Electrocardiograma este o investigație nedureroasă, fără riscuri. Singurul disconfort ușor apare la încheierea investigației, atunci când se îndepărtează electrozii. Ce se întâmplă după realizarea procedurii? După electrocardiogramă, îți vei putea relua activitățile normale. Interpretare EKG Rezultatul electrocardiogramei poate fi interpretat doar de către medicul cardiolog. Un rezultat ECG anormal poate indica mai multe probleme, inclusiv: Tahicardie (accelerarea frecvenței bătăilor inimii); Bradicardie (frecvența cardiacă mai lentă decât cea normală); Infarct - un EKG anormal poate arăta fie că suferi un infarct, fie că ai avut unul în trecut; Probleme în alimentarea cu sânge și oxigen a inimii; Defecte sau anomalii ale structurii inimii - un EKG anormal poate indica faptul că o secțiune a inimii este mai mare sau că pereții acesteia s-au îngroșat. Atenție! Doar pentru că rezultatul EKG este normal, nu înseamnă că nu poate exista o problemă de sănătate. Dacă simptomele tale tind să apară și să dispară în anumite condiții, pot fi necesare mai multe investigații, de diferite tipuri, pentru a se stabili un diagnostic și planul de tratament potrivit.[2][1] Care este prețul unei electrocardiograme? Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele investigației, inclusiv asupra prețului ECG. Pentru aceste informații, ne poți suna tu sau poți folosi formularul de contact. Surse de referință: “Electrocardiogram.” Medlineplus.gov, 2018, medlineplus.gov/lab-tests/electrocardiogram/. Accessed 28 June 2022. “Electrocardiogram (ECG or EKG) - Mayo Clinic.” Mayoclinic.org, 2022, www.mayoclinic.org/tests-procedures/ekg/about/pac-20384983. Accessed 28 June 2022. “Heart Health Tests.” Medlineplus.gov, National Library of Medicine, 2017, medlineplus.gov/hearthealthtests.html. Accessed 28 June 2022. “Institutul Național de Sănătate Publică.” Insp.gov.ro, 2016, insp.gov.ro/centrul-national-de-statistict-si-informatica-in-sanatate-publica-cnsisp/date-statistice-pagina-de-descarcare/. Accessed 28 June 2022. NHS Choices. Electrocardiogram (ECG). 2022, www.nhs.uk/conditions/electrocardiogram/. Accessed 28 June 2022.
Vezi mai mult

Ecocardiografie / Ecografie cardiacă
Ecocardiografia sau ecografia cardiacă este un instrument esențial în diagnosticul și managementul bolilor cardiovasculare. Prin intermediul său se pot obține, într-un interval relativ scurt de timp, informații importante privind structura și funcțiile inimii. [4] Mai jos ți-am pregătit câteva informații care te vor ajuta să înțelegi mai bine ce este o ecocardiografie, cum se desfășoară ea și care este rolul său. Ce este ecocardiografia/ecografia cardiacă? Ecocardiografia este o tehnică imagistică ce folosește ultrasunetele pentru a obține imagini ale inimii, în timp real. Ea este indicată atât sub formă de control de rutină periodic, cât și ori de câte ori este nevoie de a evalua sau diagnostica anumiți parametri structurali cardiaci. Avantajul efectuării unei ecocardiograme este acela că este o investigație simplă, nedureroasă, care, după cum am menționat deja, oferă medicilor specialiști informații despre structura și funcțiile inimii tale. În funcție de particularitățile fiecărui caz în parte, se pot realiza diferite tipuri de ecocardiografie: Transtoracică - cel mai comun tip de ecocardiogramă; Transesofagiană - presupune introducerea unei sonde mici în esofag și uneori în stomac; De stres - efectuată în timpul sau după o perioadă de exerciții fizice sau după administrarea unui medicament care accelerează ritmul cardiac; Cu substanță de contrast - înainte de efectuarea ecocardiografiei, în fluxul sangvin este injectată o substanță de contrast; se pot obține astfel imagini mai bune. [3] Importanța ecocardiografiei În timpul ecografiei cardiace, denumită pe scurt ”ecocord”, medicul îți va putea măsura dimensiunile cavităților inimii, va putea determina grosimea și mișcările pereților cardiaci, structura și funcționalitatea valvelor și forța de contracție a mușchiului cardiac. Pe lângă observarea structurală și funcțională a inimii tale, ecografia Doppler cardiacă depistează foarte devreme un posibil risc de infarct, poate detecta tumori cardiace sau defecte cardiace congenitale. În general, această investigație poate identifica orice afecțiune a inimii, astfel încât medicul cardiolog să îți poată recomanda un tratament optim. În timp ce electrocardiograma ne arată tulburările de ritm, precum tahicardiile, bătăile rapide ale inimii, și bradicardiile, bătăile lente ale inimii, ecografia cardiacă ne ajută să recunoaștem bolile structurale. Atunci când medicul are nevoie de mai multe informații despre structura inimii sau pacientul urmează să facă o intervenție la inimă, se poate recomanda efectuarea unei investigații suplimentare denumită ecografie transesofagiană. Despre acest tip de ecografie poți să afli mai multe informații aici. Când se recomandă ecografia cardiacă? Ecografia cardiaca/ecocardiografia este indicată, în primul rând, pacienților cardiaci care suferă de boli structurale cardiace, ca, de exemplu, atunci când una dintre valvele inimii sau mai multe nu funcționează normal. De asemenea, ecografia inimii este necesară atunci când pacientul prezintă simptome manifestate de boala aterosclerotică: angina de efort sau infarct miocardic. Toate aceste afecțiuni sunt diagnosticate cu ajutorul ecografiei Doppler cardiace. Iată câteva exemple de indicații ale ecografiei cardiace: Stop cardiac; Insuficiență cardiacă; Dureri în piept; Dificultăți de respirație; Sincope (leșinuri); Palpitații; Suflu sistolic; Cardiomiopatie; Embolism pulmonar; Boli ale valvelor inimii; Sindrom coronarian acut; Sindroame aortice acute; Traumatism toracic; Endocardită. Ecocardiograma poate fi recomandată și atunci când, în urma efectuării altor investigații, se suspectează o boală cardiacă. Cu alte cuvinte, ecocardiografia este folosită pentru diagnosticarea și monitorizarea majorității afecțiunilor cardiovasculare. [4] O ecografie la inimă este binevenită însă și sub formă de control de rutină pentru că ne poate arăta informații valoroase despre starea de sănătate a inimii noastre. Ecocardiografia poate fi folosită inclusiv la copii; ne poate arăta dacă aceștia suferă de o malformație cardiacă congenitală sau alte afecțiuni cardiace. Cum te pregătești de ecocardiografie? Ecocardiografia nu presupune o pregătire deosebită a pacientului. Această investigație se efectuează în cabinetul medical de cardiologie sau în salonul spitalului. Ce se întâmplă în timpul ecocardiografiei/ecografiei cardiace? O ecocardiografie transtoracică va decurge astfel: În primul rând, vei fi rugat să îți îndepărtezi hainele de la brâu în sus și să te întinzi pe patul din cabinetul medical. Medicul cardiolog va aplica apoi un gel special pe partea stângă a pieptului tău și va începe investigația. Ți s-ar putea cere să respiri într-un anumit fel sau să te întorci pe partea stângă.[2] Cu ajutorul unui transductor, medicul va obține imagini ale inimii tale din diferite unghiuri. Aceste imagini vor fi afișate pe un monitor. Transductorul, popular denumit sondă ecografică, este piesa esențială a aparatului de ecograf, pentru că acesta este cel care generează ultrasunete și, totodată, captează ecoul acestora, transformându-le în imagini pe monitorul ecografului. Medicul cardiolog va mișca sonda pe zona întregului piept; poate ajunge și în zona axială (subraț), gât sau chiar în zona spatelui. În tot acest timp, medicul cardiolog va comunica asistentei medicale tot ceea ce observă în imaginile ecografice. S-ar putea să auzi un zgomot pulsant în timpul investigației. Este doar sunetul fluxului sangvin. [3] Ce se poate vedea la ecocardiografie? Ce este important să reții este că ecografia de inimă arată: Dimensiunile inimii și structura inimii - o inimă cu dimensiuni mărite poate arăta o afecțiune cardiacă; de exemplu, lărgirea camerelor inimii și îngroșarea pereților acesteia pot fi cauzate de boli ale valvelor inimii sau hipertensiunea arterială; [1] Dacă suferi de o boală de ritm cardiac; Dacă una dintre cele 4 valve ale inimii este bolnavă - o ecocardiografie va ajuta medicul să determine dacă valvele s-au îngustat și nu se mai deschid complet, ceea ce înseamnă că fluxul de sânge este afectat, sau dacă acestea se închid corect pentru a preveni scurgerile de sânge. [1] Dacă suferi de o malformație congenitală cardiacă; Dacă există tumori cardiace; Dacă exista tromboze sau cheaguri de sânge; Dacă puterea de pompare a inimii este mai slabă decât în mod normal - o inimă care nu pompează suficient sânge pentru a satisface nevoile organismului poate duce la simptome de insuficiență cardiacă. [1] Cât durează investigația? Ecografia cardiacă durează între 20 și 45 de minute. Uneori, acest interval poate fi depășit din anumite motive medicale: anatomia particulară a pacientului, descoperirea unor tumori intracardiace etc. Ecografia cardiacă poate fi dureroasă? Ecografia Doppler nu este dureroasă. Este o investigație neinvazivă, nu necesită sedare sau anestezie locală. Ecografia de cord a devenit o investigație atât de populară nu doar pentru că nu este dureroasă, ci și pentru că este ușor de suportat pentru pacient. Nu există efecte secundare în urma ecografiei, deși gelul lubrifiant se poate simți rece. De asemenea, este posibil să simți un ușor disconfort din cauza transductorului ținut foarte ferm pe piept. Acest lucru este însă necesar pentru a obține cele mai bune imagini ale inimii tale. Spre deosebire de alte metode de diagnostic, cum ar fi radiografiile și tomografiile, nu se utilizează raze X în timpul ecocardiogramei. Majoritatea pacienților își pot relua activitățile normale după efectuarea ecocardiogramei. [3][1] Ce se întâmplă după realizarea ecocardiografiei? După finalizarea ecografiei de inimă, vei fi rugat să folosești un șervețel pentru a îndepărta gelul de pe zona investigată. Medicul cardiolog îți va înmâna apoi rezultatul ecografiei, împreună cu rețeta și recomandările medicale, dacă este cazul. Rezultatul ecografiei trebuie să conțină atât descrierea structurală a inimii, precum și diferite măsurători ale valvelor cardiace. Dacă valorile ecocardiografiei se încadrează valorile normale, nu vor fi necesare alte analize specifice de cardiologie. [1] O ecocardiogramă anormală, în schimb, poate însemna multe lucruri. Poate fi vorba de anomalii minore, ce nu prezintă riscuri majore, sau de unele ce indică existența unei boli cardiace grave. În acest caz, vei avea nevoie de mai multe teste și analize. Medicul tău îți va explica însă rezultatul ecocardiogramei. [2] Prețul ecografiei cardiace Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele investigației, inclusiv asupra prețului. Uneori, pacienții nu pot face diferența dintre investigațiile cardiologice pentru care au primit recomandare și astfel se pot naște confuzii. Pentru a evita aceste confuzii și a oferi informații corecte, ne poți suna tu sau poți folosi formularul de contact și te contactăm noi! Pentru sănătatea inimii noastre, medicii recomandă o consultație cardiologică pe an. De cele mai multe ori, bolile de inimă apar din cauza stilului de viață nesănătos, asociat cu procesul ireversibil de îmbătrânire. Un consult cardiologic, împreună cu o ecocardiografie și electrocardiogramă efectuate anual, poate preveni degradarea stării de sănătate. Discuții periodice cu medicul cardiolog te pot ajuta să ai parte de un bun management al sănătății inimii tale, să îți menții în limite optime atât tensiunea arterială, nivelul colesterolului, cât și nivelul glicemiei. Toate aceste măsuri te vor ajuta să ai parte de o viață sănătoasă. Te poți programa la ecocardiografie în București sector 1, București sector 2 și Cluj-Napoca. Cea mai bună echipă de medici cardiologi din România îți stă la dispoziție pentru investigații amănunțite în vederea diagnosticării afecțiunilor cardiovasculare. Surse de referință: “Echocardiogram - Mayo Clinic.” Mayoclinic.org, 2021, www.mayoclinic.org/tests-procedures/echocardiogram/about/pac-20393856#:~:text=An%20echocardiogram%20checks%20how%20your,your%20doctor%20diagnose%20heart%20conditions.. Accessed 26 May 2022. “Echocardiogram: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2020, medlineplus.gov/ency/article/003869.htm. Accessed 26 May 2022. NHS Choices. Echocardiogram. 2022, www.nhs.uk/conditions/echocardiogram/. Accessed 26 May 2022. Steeds, Richard P., et al. “EACVI Appropriateness Criteria for the Use of Transthoracic Echocardiography in Adults: A Report of Literature and Current Practice Review.” European Heart Journal - Cardiovascular Imaging, vol. 18, no. 11, 25 Feb. 2017, pp. 1191–1204, academic.oup.com/ehjcimaging/article/18/11/1191/3052244?login=false, 10.1093/ehjci/jew333. Accessed 26 May 2022.
Vezi mai mult

Ecografie doppler carotidiana
Ecografia Doppler carotidiană este o investigație neinvazivă, nedureroasă și sigură cu ajutorul căreia poate fi evaluată starea vaselor de sânge ale gâtului și care poate contribui la prevenirea unui accident vascular cerebral. Mai jos vei găsi mai multe informații despre ce presupune această investigație, când este ea indicată și care sunt beneficiile sale. Ce este ecografia Doppler carotidiană? Testul Doppler carotidian se realizează la nivel cervical (în zona gâtului) pentru examinarea arterelor carotide și vertebrale, aducând informații prețioase atât despre structura peretelui vascular, cât și despre dimensiunea acestora. Este o investigație imagistică ce folosește ultrasunetele dar care, spre deosebire de ecografia obișnuită, cu ajutorul căreia pot fi doar vizualitate structurile din interiorul corpului, permite și evaluarea fluxului de sânge. Acest tip de test se bazează pe măsurarea undelor sonore care sunt reflectate de obiecte în mișcare, cum ar fi celulele roșii din sânge (cunoscut sub numele de efect Doppler). [2] Când este indicată ecografia Doppler carotidiană? Arterele carotide sunt o pereche de vase de sânge situate de fiecare parte a gâtului. Sunt foarte importante deoarece prin ele circulă sângele către creier. Există situații când vasele cervicale sunt îngustate de depuneri de plăci ateromatoase (o combinație de grăsimi, colesterol, calciu și alte substanțe) ceea ce crește riscul unui accident vascular cerebral. Prezența plăcilor aterosclerotice la nivelul arterelor carotide, când realizează stenoze semnificative, crește riscul de accident vascular cerebral, dat prin desprinderea acestora și migrarea lor spre creier. Stenoza carotidiană este cauza principală pentru accidentele vasculare cerebrale ischemice (responsabile pentru 85% din AVC). Ecografia Doppler carotidiană poate evalua cu acuratețe riscul de accident vascular cerebral, ne poate arăta dacă există stenoze, ocluzii la nivelul vaselor cervicale, dacă există trombi în artere sau chiar o disecție a peretelui vasului. Dopplerul de artere carotide se efectuează atunci când medicul cardiolog sau medicul de familie îți recomandă această investigație. Acest lucru se poate întâmpla dacă ai suferit atacuri ischemice tranzitorii sau un accident vascular cerebral, precum și dacă ai fost diagnosticat cu afecțiuni medicale care cresc riscul producerii unui AVC, inclusiv: Hipertensiune arterială; Diabet; Hipercolesterolemie; Boala arterială coronariană. Ecografia Doppler a arterelor carotide mai poate fi indicată pacienților cu istoric familial de accident vascular cerebral sau boli de inimă, precum și în cazul detectării unui sunet anormal în vasele de sânge cu ajutorul unui stetoscop. Alte indicații ale ecografiei carotidiene sunt: Evaluarea fluxului de sânge prin arteră după o intervenție chirurgicală pentru a îndepărta plăcile (endarterectomia carotidiană); Evaluarea pacientului după plasarea unui stent pentru ameliorarea fluxului sangvin printr-o arteră; Localizarea unui cheag de sânge care poate bloca fluxul sangvin; Detectarea unor anomalii ale arterelor carotide. [1] Dacă ai rude apropiate care au suferit un accident vascular cerebral, au fost diagnosticați cu boală coronariană, obezitate, diabet zaharat, hipertensiune arterială sau boală arterială periferică, este recomandat să ții cont de recomandările medicilor: să ai un stil de viață activ, să renunți la fumat dacă ești fumător și să mergi la controlul periodic. Care sunt beneficiile acestei investigații? Cel mai important beneficiu pe care îl poți obține atunci când te programezi la o ecografie Doppler carotidiană este acela că afli care este starea de sănătate a arterelor și a venelor gâtului. Pentru orice afecțiune a acestora, dacă este descoperită din timp, se poate interveni și preveni evoluția bolii respective, fie cu ajutorul tratamentului medicamentos și schimbarea stilului de viață, fie prin intervenții minim invazive sau chiar cu ajutorul procedurilor chirurgicale, clasice. Alte beneficii ale acestei investigații sunt: Este neinvazivă; Nu este dureroasă; Este sigură; Nu utilizează radiații; Este mai puțin costisitoare decât majoritatea altor metode de imagistică. [3] Cum te pregătești de investigație? O analiză Doppler nu necesită o pregătire specială. Poți să mănânci și să bei orice dorești înainte de o astfel de investigație și poate fi realizată în orice moment al zilei. Poartă o bluză sau o cămașă fără guler sau care se poate îndepărta ușor și evită să porți lănțișoare. Se mai recomandă și evitarea fumatului cu până la 2 ore înainte de testare (nicotina determină îngustarea vaselor de sânge și poate afecta rezultatele) .[1][2] Ce se întâmplă în timpul ecografiei? Vei fi rugat să îndepărtezi hainele astfel încât medicul să poată avea acces la nivelul gâtului și al decolteului, apoi te vei întinde pe spate. O sondă specială îți va fi aplicată de medic la nivelul gâtului, folosindu-se un gel special care ajută ca ultrasunetele să se transmită mai bine prin piele. Sonda este conectată printr-un fir la un aparat care procesează ultrasunetele și afișează imagini pe ecranul ecografului, pe care medicul le poate interpreta pentru a stabili un diagnostic. Nu ar trebui să simți niciun disconfort în timpul investigației, ci eventual doar o ușoară presiune. Poate fi necesar să-ți înclini sau să-ți rotești capul pe măsura ce sonda îți este aplicată pe gât. [3] Ce dispozitive medicale sunt folosite? Ecograful este un aparat compus dintr-o unitate centrală, un monitor video și un transductor, un dispozitiv mic care seamănă cu un microfon. [3] Cât durează ecografia Doppler carotidiană? În general, ecografia Doppler de artere carotide durează aproximativ 20-30 de minute. Bineînțeles, în funcție de particularitățile fiecărui caz, această investigație poate avea o durată chiar și de 60 de minute. Ce se întâmplă după realizarea investigației? După finalizarea investigației, îți vei putea relua activitățile normale. Comunicarea rezultatelor Rezultatele ecografiei Doppler carotidiene vor fi interpretate de un medic radiolog, iar diagnosticul îți va fi comunicat odată cu recomandările medicale privind necesitatea efectuării unor investigații suplimentare, schimbarea stilului de viață sau efectuarea anumitor intervenții, după caz. Care este prețul ecografiei Doppler carotidiene? Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele investigației, inclusiv asupra prețului. Uneori, pacienții nu pot face diferența dintre investigațiile cardiologice pentru care au primit recomandare și astfel se pot naște confuzii. Pentru a evita aceste confuzii și a oferi informații corecte, ne poți suna tu sau poți folosi formularul de contact și te contactăm noi! De cele mai multe ori, bolile sistemului cardiovascular apar din cauza stilului de viață nesănătos, asociat cu procesul ireversibil de îmbătrânire. Pentru a avea o viață sănătoasă, medicii ne recomandă un control medical o dată pe an. Există mai multe tipuri de teste și investigații ce pot fi efectuate pentru a evalua starea de sănătate a inimii tale și a vaselor de sânge și a preveni sau diagnostica la timp afecțiuni care ți-ar putea pune viața în pericol, iar printre acestea se numără și ecografia Doppler carotidiană. Bibliografie: “Carotid Ultrasound - Mayo Clinic.” Mayoclinic.org, 2020, www.mayoclinic.org/tests-procedures/carotid-ultrasound/about/pac-20393399. Accessed 10 Aug. 2022. “Doppler Ultrasound.” Medlineplus.gov, 2020, medlineplus.gov/lab-tests/doppler-ultrasound/. Accessed 10 Aug. 2022. RSNA, America. “Ultrasound - Carotid.” Radiologyinfo.org, 2022, www.radiologyinfo.org/en/info/us-carotid. Accessed 10 Aug. 2022.
Vezi mai mult

Holter EKG - Monitorizarea ritmului inimii 24H
Monitorizarea activității electrice a inimii oferă medicilor informații prețioase, cu ajutorul cărora pot fi diagnosticate diverse tulburări de ritm cardiac și alte afecțiuni. Una dintre metodele prin care se poate face acest lucru presupune folosirea unui dispozitiv Holter. Ce este un Holter EKG? Holterul EKG este un dispozitiv cu ajutorul căruia putem evalua activitatea electrică a inimii, în decursul a 24 de ore, timp în care tu îți vei desfășura activitățile obișnuite de zi cu zi. La recomandarea medicului, dispozitivul medical poate fi purtat și pentru o perioadă mai lungă de timp. Acesta înregistrează ritmul inimii cu ajutorul unor electrozi lipiți pe pieptul tău. Avantajele investigației De obicei, atunci când există semne și simptome ce indică prezența unei posibile boli cardiace, medicii folosesc o investigație numită electrocardiogramă pentru a înregistra activitatea electrică a inimii tale și a putea stabili un diagnostic. Acest test este însă unul rapid, iar dacă simptomele tale tind să apară și dispară, vei avea un EKG normal, chiar dacă nu totul funcționează așa cum ar trebui. Aici intervine dispozitivul Holter. Te poți gândi la el ca la un aparat EKG portabil. Faptul că îl vei purta permanent, timp de 24 de ore, înseamnă că medicul va putea afla cum reacționează inima ta atunci când desfășori activități normale, depui un anumit efort, te odihnești sau în alte situații pe care le întâlnești în viața de zi cu zi.[2] Când este indicată monitorizarea inimii cu un Holter EKG? Pe lângă monitorizarea modului în care inima reacționează la activitățile normale, un dispozitiv Holter EKG mai poate fi folosit: Pentru a înregistra anumite modificări care pot apărea în timpul episoadelor de dureri toracice cu caracter de angină; După un atac de cord; După implantarea unui stimulator cardiac permanent (pacemaker); Când se începe un nou tratament pentru inimă; Pentru a diagnostica problemele de ritm cardiac care pot cauza simptome precum palpitații sau sincope (leșin).[1] Cum te pregătești de această investigație? Montarea dispozitivului Holter nu este o procedură ce necesită o pregătire specială. Este indicat să faci baie sau duș înainte de a merge la medic (nu vei putea face în timp ce porți monitorul). De asemenea, dacă este necesar, ți se va îndepărta părul de pe piept, unde vor fi lipiți electrozii. Totodată, ar fi bine să porți o cămașă sau o bluză cu nasturi, ușor de îndepărtat. Poți să mănânci și să bei înainte de a merge la medic și nu este necesar să-ți întrerupi tratamentul medicamentos, dacă urmezi vreunul.[2] Ți se va explica ce trebuie să faci pe parcursul celor 24 de ore și cum trebuie să procedezi dacă observi că electrozii încep să se dezlipească.[1] Ce se întâmplă pe parcursul monitorizării EKG? În timp ce îl porți, dispozitivul va înregistra toate bătăile inimii tale. Una dintre indicațiile pe care le vei primi este să ții un jurnal cu activități zilnice, cât mai exact. Orice simptom observi pe perioada monitorizării, în special palpitații, amețeli, dureri toracice sau dificultăți de respirație, trebuie notate în acest jurnal; menționează și ora la care s-a produs evenimentul. Va mai trebui să precizezi dacă ai depus efort fizic, te-ai enervat sau ai efectuat orice altă activitate ce ar fi putut duce la apariția simptomelor respective. Aceste date îl vor ajuta pe medic să stabilească un diagnostic cât mai corect. Este foarte important să nu îndepărtezi dispozitivul, nici măcar atunci când dormi. În timpul zilei, electrozii și firele atașate acestora pot fi ascunse sub îmbrăcăminte, iar dispozitivul în sine poate fi atașat de curea, de exemplu.[2] Este dureroasă purtarea dispozitivului? După cum am menționat, electrozii vor fi atașați de pieptul tău; procedeul nu este unul dureros. Ce trebuie să eviți pe parcursul monitorizării? Pe lângă apă, este indicat să te ferești de magneți, zone de înaltă tensiune sau detectoare de metale, pentru a nu interfera cu dispozitivul. Ce se întâmplă după realizarea investigației? Odată ce perioada de monitorizare s-a încheiat, vei returna dispozitivul, iar medicul va compara datele înregistrate de acesta cu evidența simptomelor pe care le-ai notat în acel jurnal cu activități zilnice și va stabili un diagnostic. Interpretarea rezultatelor Interpretare rezultatelor monitorizării Holter EKG se poate face doar de către medicul cardiolog. În general, dacă nu apar modificări semnificative ale ritmului cardiac, se consideră că rezultatul este normal. Un rezultat anormal poate indica însă diverse tulburări ale acestuia: Fibrilație atrială sau flutter; Tahicardie atrială multifocală; Tahicardie paroxistica supraventriculară; Bradicardie (ritm cardiac lent); Tahicardie ventriculară.[1] După confirmarea diagnosticului, se va putea stabili și planul de tratament potrivit pentru tine. Dacă datele înregistrate nu sunt suficiente, ți se pot recomanda și alte investigații. Există riscuri asociate monitorizării? Nu există riscuri semnificative asociate cu purtarea unui monitor Holter. În unele cazuri, pot apărea un disconfort minor sau iritații ale pielii în zona în care au fost plasați electrozii. Dacă observi o astfel de reacție, contactează-ți medicul pentru a afla ce trebuie să faci.[2] Care este prețul investigației? Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele investigației, inclusiv asupra prețului Holter EKG. Pentru aceste informații ne poți suna tu sau poți folosi formularul de contact. Un dispozitiv Holter înregistrează activitatea inimii tale timp de 24 de ore, ceea ce ne permite să stabilim cauza unei probleme cardiace ce nu a putut fi detectată în urma unei electrocardiograme de repaus. Poate fi puțin inconfortabil de purtat, în special în timpul somnului, dar investigația nu este deloc una dureroasă. După interpretarea datelor, se poate trece la pașii următori, fie că este vorba de mai multe investigații sau de începerea tratamentului. Surse de referință: “Holter Monitor (24h): MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2019, medlineplus.gov/ency/article/003877.htm. Accessed 28 June 2022. “Holter Monitor - Mayo Clinic.” Mayoclinic.org, 2022, www.mayoclinic.org/tests-procedures/holter-monitor/about/pac-20385039. Accessed 28 June 2022.
Vezi mai mult

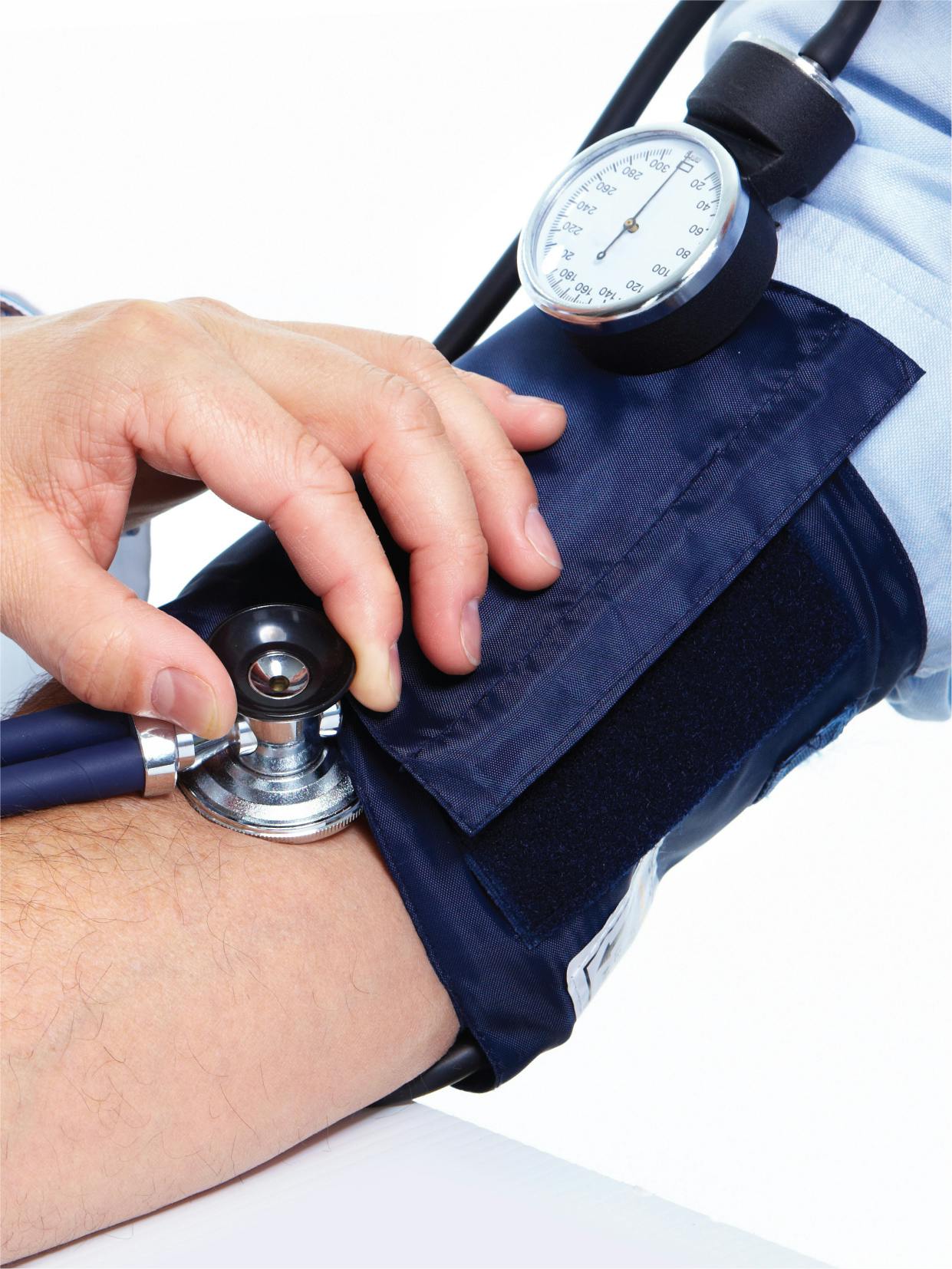
Holter TA - Monitorizare tensiune arteriala
Hipertensiunea arterială este cel mai important factor de risc de deces prematur la nivel mondial. Se estimează că 1,28 miliarde de adulți cu vârsta cuprinsă între 30 și 79 de ani în întreaga lume suferă de această boală, însă mai puțin de jumătate sunt diagnosticați și tratați. Unul dintre motive este acela că adesea nu există niciun semn sau simptom care să indice existența unei probleme.[5] Măsurarea tensiunii arteriale în cabinetul medicului este cea mai utilizată metodă pentru diagnosticarea și managementul hipertensiunii arteriale. Când informațiile obținute în urma acestor măsurători nu sunt suficiente pentru a se stabili un diagnostic sau când se dorește evaluarea eficienței tratamentului, se recomandă înregistrarea valorilor tensionale pe durata a 24 de ore, cu ajutorul unui monitor Holter.[4] Ce este Holter TA? Holterul TA este un dispozitiv medical care monitorizează valorile tensiunii arteriale la anumite intervale de timp (în timpul zilei – la fiecare 30 de minute; iar în timpul nopții – la interval de 60 de minute). Dispozitivul pe care pacientul îl poartă timp de 24 de ore constă într-o manșetă care se atașează pe unul dintre brațe. Manșeta este atașată de aparatul Holter printr-un furtunaș de cauciuc, pe care pacientul îl poartă în jurul taliei sau în jurul gâtului. Dispozitivul Holter are dimensiunea unui telefon mobil și este ușor de purtat pe tot parcursul zilei, fără a incomoda. Importanța monitorizării tensiunii arteriale Monitorizarea valorilor tensiunii arteriale este importantă atât la pacientul aflat pe tratament antihipertensiv, pentru evaluarea eficacității acestuia, cât și pentru a diagnostica corect hipertensiunea arterială la anumite categorii de pacienți. Dispozitivul Holter îl ajută pe medic să pună un diagnostic corect, bazat pe datele strânse în timp ce pacientul a fost evaluat prin Holter. Tensiunea crescută pe care medicul o poate descoperi la un control de rutină poate fi pusă pe seama prezenței pacientului în cabinet (așa-numita „Hipertensiunea de halat alb”), așa că datele cumulate în urma monitorizării prin Holter TA, oferă o viziune mai clară asupra profilului pacientului. Când este indicată monitorizarea tensiunii cu holterul? În general, monitorizarea tensiunii arteriale pentru o perioadă de 24 de ore este indicată pentru: Confirmarea diagnosticului de hipertensiune arterială; Diagnosticarea „hipertensiunii de halat alb”; Diagnosticarea hipertensiunii mascate (tensiune arterială crescută doar în afara cabinetului); Monitorizarea tensiunii arteriale la pacienții cu risc crescut și în timpul sarcinii; Evaluarea eficienței tratamentului antihipertensiv și detectarea eventualelor efecte secundare ale acestuia (ex: hipotensiunea, adică scăderea valorilor tensiunii arteriale sub valorile normale; aceasta nu reprezintă întotdeauna o problemă, însă poate duce la amețeli și leșin).[4][3] Cum te pregătești de această investigație? Monitorizarea Holter TA/24H nu necesită o pregătire specială. Este indicat doar să porți o bluză sau o cămașă lejeră, pe care o vei putea îmbrăca ușor după montarea monitorului Holter. Nu este necesar să întrerupi tratamentul medicamentos, dacă deja urmezi unul, și se recomandă ca investigația să fie efectuată într-o zi obișnuită.[1] Ce se întâmplă pe parcursul monitorizării tensiunii arteriale? Măsurarea și înregistrarea valorilor tensiunii arteriale se realizează prin intermediul manșetei montate pe brațul tău și a dispozitivului la care aceasta este conectată. Vei primi toate instrucțiunile necesare utilizării acestuia odată cu montarea sa. Este indicat: Să stai nemișcat în timp ce ți se măsoară valorile tensionale (când manșeta se umflă și se strânge), de preferat ținând brațul întins; Să ții un jurnal de activități în care să notezi orice simptom observi, în special amețelile, durerile de cap, durerile în piept sau scurtarea bruscă a respirației; nu uita să menționezi ora și activitatea pe care o desfășurai în momentul respectiv; ți se va mai cere să înregistrezi și orele de somn; Să te asiguri că monitorul rămâne conectat în timp ce îți schimbi hainele; Să nu scoți manșeta sau bateriile din dispozitiv; Să eviți să faci baie, duș sau să înoți; Să nu folosești unelte electrice sau echipamente grele (vibrațiile pot perturba monitorul).[1] Este dureroasă purtarea dispozitivului? Nu, monitorizarea prin Holter TA (tensiune) nu este o investigație dureroasă. La recomandarea medicului, dispozitivul medical poate fi purtat o perioadă mai lungă de timp. Cât durează investigația? În funcție de recomandarea medicului, dispozitivul trebuie purtat minimum 24 de ore, maximum 72 de ore. Ce se întâmplă după realizarea investigației? După finalizarea monitorizării, aparatul va decuplat, iar datele înregistrate vor fi transferate într-un computer pentru a putea fi analize. Pe baza acestor date și a informațiilor din jurnalul de activități, se poate stabili un diagnostic și un plan de tratament, dacă este cazul, ori se pot recomanda alte investigații.[1][4] Interpretarea rezultatelor Rezultatul monitorizării va fi interpretat de către un medic cardiolog, care va face și recomandările necesare. Ceea ce trebuie să reții este că valorile tensiunii arteriale sunt exprimate în milimetri coloană de mercur (mmHg) și sunt compuse din 2 numere; primul reprezintă tensiunea sistolică (presiunea din artere în timp inima se contractă și pompează sânge), iar cel de-al doilea tensiunea diastolică (presiunea din artere între bătăile inimii). Atunci când este măsurată în cabinetul medicului, o tensiune arterială între 90/60mmHg and 120/80mmHg este considerată normală. Dacă depășește 140/90mmHg vorbim de hipertensiune, iar dacă este mai scăzută de 90/60mmHg - de hipotensiune.[3] În cazul măsurării ambulatorie a tensiunii arteriale timp de 24 de ore, valorile medii pe baza cărora se definește hipertensiunea arterială sunt însă mai mici: 130/80 mmHg - tensiunea arterială medie/24h; 135/85 mmHg - tensiunea arterială medie în timpul zilei; 120/70 mmHg - tensiunea arterială medie în timpul nopții.[4] Nu uita că aceste valori pot interpretate doar de către un specialist. Există riscuri asociate monitorizării? Monitorizarea Holter a tensiunii arteriale este procedură simplă, lipsită de riscuri.[1] Care este prețul investigației? Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele investigației, inclusiv asupra prețului monitorizării Holter a tensiunii arteriale. Ne poți suna chiar tu sau poți completa formularul disponibil pe site și te vom contacta noi. Hipertensiunea arterială nediagnosticată și netratată poate duce la apariția unor afecțiuni severe precum insuficiența cardiacă sau renală, infarctul, accidentul vascular cerebral, aritmia, anevrismul sau sindromul metabolic, la probleme de memorie, chiar și la demență.[2][5] Cu ajutorul unui dispozitiv Holter, îți este monitorizată tensiunea arterială în timp îți desfășori activitățile obișnuite sau dormi, iar valorile înregistrate îi vor ajuta pe medici să stabilească un diagnostic corect sau să evalueze efectul tratamentului antihipertensiv pe care deja îl urmezi. Surse de referinta: “24 Hour Blood Pressure Monitoring.” Heart Foundation NZ, 2022, www.heartfoundation.org.nz/resources/24-hour-blood-pressure-monitoring. Accessed 4 July 2022. “High Blood Pressure (Hypertension) - Symptoms and Causes.” Mayo Clinic, 2021, www.mayoclinic.org/diseases-conditions/high-blood-pressure/symptoms-causes/syc-20373410. Accessed 4 July 2022. NHS Choices. Blood Pressure Test. 2022, www.nhs.uk/conditions/blood-pressure-test/. Accessed 4 July 2022. Stergiou, George S., et al. “2021 European Society of Hypertension Practice Guidelines for Office and Out-of-Office Blood Pressure Measurement.” Journal of Hypertension, vol. 39, no. 7, 12 Mar. 2021, pp. 1293–1302, www.sphta.org.pt/files/guidelines_esh_practice_bpm_gls_jh2021.pdf, 10.1097/hjh.0000000000002843. World. “Hypertension.” Who.int, World Health Organization: WHO, 25 Aug. 2021, www.who.int/news-room/fact-sheets/detail/hypertension. Accessed 4 July 2022.
Vezi mai mult

Test de efort / Ergometrie
Unele afecțiuni cardiace sunt mai ușor de depistat atunci când inima solicitată mai mult, așa cum se întâmplă în condiții de efort fizic intens. Tocmai de aceea, una dintre metodele folosite adesea pentru a evalua sistemul cardiovascular este testul de efort. Cu ajutorul acestei investigații se poate stabili dacă inima funcționează sau nu normal în timpul efortului fizic. Este o metodă bună de a evalua sănătatea inimii tale și de a diagnostica diverse afecțiuni. Mai ajută, de asemenea, la stabilirea planului de tratament potrivit sau monitorizarea efectului acestuia, dar și la stabilirea tipului și intensității exercițiilor fizice adecvate pentru tine. [1][4] Ce este testul de efort? În cardiologie, testul de efort reprezintă explorarea cea mai utilizată în scopul diagnosticării și/sau pentru stratificarea riscului la pacienții cu dureri toracice anginoase. Această investigație, denumită uneori și test de efort cardiopulmonar, presupune un efort fizic standard al pacientului și poate fi efectuat pe banda de alergat (covor rulant) sau pe bicicletă (cicloergometru). Pe parcursul acestuia ți se va monitoriza atât activitatea electrică a inimii în timpul efortului, cât și respirația și tensiunea arterială. Pentru monitorizarea activității electrice a inimii se apelează la electrocardiogramă (ECG sau EKG), un test ce măsoară impulsurile electrice ale inimii cu ajutorul unor electrozi mici, ce vor fi aplicați pe pieptul, mâinile și picioarele tale. [3] Mai multe detalii despre ce este un EKG, cum se face EKG și tehnica EKG vei găsi aici. De ce este important testul de efort? Cu ajutorul acestui test, medicul cardiolog poate depista și aprecia severitatea bolii cardiace ischemice, afecțiune ce poate trece nedepistată la examenul clinic și paraclinic, efectuat în repaus. Atunci când se suspectează obstruarea vaselor de sânge, se va evalua activitatea cardiacă în raport cu efortul fizic, prin testul de efort. Astfel, medicul cardiolog va putea constata reacțiile pacientului la efort, simptomele și modificările electrocardiogramei care pot să apară în timpul exercițiului, apoi să stabilească o conduită terapeutică optimă. Posibile indicații pentru efectuarea unui test de efort pot fi: Durerile toracice; Angina care se agravează sau apare mai des; Atacul de cord (infarctul miocardic); Evaluarea eficacității angioplastiei sau a unui bypass aorto-coronarian. Ți s-ar mai putea recomanda un astfel de test: Înainte de începerea unui program de exerciții fizice, dacă ai o boală de inimă sau factori de risc; Pentru a identifica modificările de ritm cardiac apărute în timpul efortului; Pentru a evalua valvele cardiace. [2] Cum ne pregătim pentru testul de efort? Pregătirea pacientului pentru testul de efort este foarte importantă în stabilirea unui diagnostic corect. De aceea, dacă în urma unui consult cardiologic ți s-a recomandat să faci un astfel de test, sunt anumite lucruri de care trebuie să ții cont pentru a te pregăti corespunzător: Înainte de efectuarea testului de efort, este OBLIGATORIE evaluarea ecografică a structurii inimii (ecografia Doppler transtoracică); Se va evita consumul de cafea sau de băuturi energizante, băuturi ce conțin cafeină, alcool; Se va evita fumatul (cel puțin cu 2 ore înaintea testului de efort); Nu se va mânca nimic (cu cel puțin 3 ore înainte de test); În funcție de tratamentul de uz cardiologic administrat, medicul cardiolog va indica oprirea administrării anumitor medicamente (în special, betablocantele și administrarea inotropului pozitiv de tip digitalic), cu 2-3 zile înainte sau în dimineața efectuării testului. Tot ca parte a etapei de pregătire pentru test, medicul îți va pune întrebări legate de istoricul tău medical și de cât de des faci exerciții și cât de intense sunt acestea. Acest lucru îl va ajuta să determine cât de intens poate fi efortul fizic pe care îl vei depune în timpul testului. [4] Dacă ai întrebări suplimentare despre procedură și la ce anume ar trebui să te aștepți pe parcursul acesteia, nu ezita să i le adresezi. Un alt lucru ce trebuie menționat este acela că, fiind vorba de un test ce presupune efectuarea unui efort fizic, este indicat să te îmbraci corespunzător, într-o ținută lejeră, tip sport, încălțat cu adidași cât mai comozi. Cum se efectuează testul de efort? Odată intrat în cabinetul medical, echipat în ținuta sportivă, ți se va măsura frecvența cardiacă în repaus, ți se va evalua tensiunea arterială și ți se va efectua electrocardiograma de repaus. Pe torace îți vor fi aplicați apoi electrozi conectați la aparatul ECG, cu ajutorul cărora se va urmări activitatea electrică a inimii. Testul de efort are mai multe stagii. Inițial, testul se începe cu o etapă scurtă de acomodare la mersul de bandă/bicicletă. Evaluarea prin test de efort se efectuează după anumite protocoale standard. Tipul protocolului este stabilit de medicul cardiolog, dar cel mai des folosit protocol (protocolul BRUCE) presupune creșterea gradată a vitezei și a înclinației benzii (banda rulantă este prevăzută cu 5 trepte de viteză și 5 trepte de înclinație pentru a mări succesiv efortul pacientului). La fiecare treaptă de efort, asistenta medicală va evalua tensiunea arterială cu ajutorul unui tensiometru. Dacă în timpul testului de efort apar dureri în piept, dificultate la respirație sau amețeli, investigația va fi oprită. De obicei, înregistrarea ECG arată modificări semnificative pentru o afecțiune de natură coronariană, însă există cazuri când pacienții nu prezintă modificări ECG / simptome sugestive, dar nu pot rezista la intensificarea efortului, așadar, și în acest caz, testul va fi oprit. După finalizarea testului, ți se va cere să rămâi nemișcat câteva secunde, iar apoi să te întinzi până când ritmul cardiac și tensiunea arterială revin la normal. Dacă medicul nu are alte indicații, îți vei putea relua apoi activitățile normale. [4] Ce semnifică rezultatele testului de efort? Semnificația rezultatelor testului depinde de motivul efectuării acestuia, de vârsta și de istoricul tău medical. Acestea pot fi interpretate ca fiind: NEGATIVE – Medicul cardiolog interpretează rezultatele testului ca fiind negative dacă în timpul testului de efort nu ai acuzat simptome ca angină pectorală, oboseală, stări de leșin și ai putut finaliza investigația, fără niciun eveniment medical; acest lucru înseamnă că nu ai o leziune coronariană semnificativă; FALS-NEGATIVE - pot exista și rezultate fals-negative la testul de efort; din acest motiv, ținând cont de istoricul tău medical și de factorii de risc cardiovasculari (fumat, hipertensiune arterială, dislipidemie, diabet zaharat), medicul cardiolog poate recomanda efectuarea unei coronarografii, investigație ce poate evalua cu exactitate starea arterelor coronare și, totodată, poate indica efectuarea unei angioplastii cu stent (tratamentul nechirurgical al arterelor coronare stenozate) pentru a elimina riscul unui posibil infarct miocardic; POZITIVE - rezultatele testului vor fi interpretate ca fiind pozitive dacă apar modificări semnificative pe traseul ECG al testului de efort și se suspectează existența unor leziuni semnificative la nivelul arterelor inimii, leziuni ce pot provoca în orice moment infarctul miocardic; în astfel de cazuri, medicul cardiolog va recomanda efectuarea unei coronarografii, care uneori poate fi de urgență, pentru identificarea leziunilor și tratarea acestora, fie prin angioplastie cu balon sau cu stent (uneori fiind necesară, anterior implantării stentului, efectuarea rotablației, dacă arterele coronare prezintă calcificări importante). FALS-POZITIVE - testul de efort poate fi interpretat și ca fals-pozitiv dacă acuzi stări de fatigabilitatea, amețeli, dureri toracice, modificări electrocardiografice nespecifice, dar care totuși primesc indicația de evaluare suplimentară prin coronarografie; în urma acestei investigații, nu se vor depista îngustări ale arterelor coronariene. Întrebări frecvente Cât durează un test de efort? De regulă, durata unui test de efort este de aproximativ 15 minute. Dacă includem și perioada de pregătire, investigația va dura în jur de 60 de minute. [4] Realizarea testului de efort poate fi dureroasă? Nu. Ca și tehnică de diagnostic, testul de efort nu este o investigație dureroasă. Dacă acuzi dureri în piept, angină sau dificultăți în respirație cauzate de efortul depus în timpul testului, medicul cardiolog va întrerupe efectuarea acestuia și ți se va recomanda să faci o coronarografie. Există riscuri? În general, testul de efort este considerat o investigație sigură. În cazuri rare, pot apărea complicații precum: Hipotensiune arterială - tensiunea arterială ar putea scădea în timpul sau după finalizarea testului, provocând amețeli sau leșin; Aritmie - tulburările de ritm cardiac dispar, de obicei, după finalizarea testului; Infarct miocardic - foarte rar, testul de efort poate provoca un atac de cord. [4] Care sunt prețurile pentru testul de efort? Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele investigației, inclusiv asupra prețului unui test de efort în București sau în centre din alte orașe. Dacă vrei să afli cât costă un test de efort la inimă, poți folosi formularul de contact disponibil pe site-ul nostru; unul dintre consultanții noștri va legătura cu tine pentru a-ți răspunde la toate întrebările. O altă modalitate de a afla care este prețul unui test ECG este de a ne suna chiar tu. Testul de efort este o investigație care poate diagnostica până la 2/3 din afecțiunile coronariene, având o acuratețe de 50%. În funcție de rezultatul testului de efort și ale celorlalte investigații (electrocardiogramă, valorile tensiunii arteriale, ecografia cardiacă etc.), medicul cardiolog va putea face o recomandare cu privire la tratament sau la efectuarea altor investigații și analize pentru inimă necesare în vederea obținerii unui diagnostic cât mai corect. Bibliografie: “Exercise Stress Test.” Www.heart.org, 19 Sept. 2016, www.heart.org/en/health-topics/heart-attack/diagnosing-a-heart-attack/exercise-stress-test. Accessed 28 Sept. 2022. “Exercise Stress Test: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2019, medlineplus.gov/ency/article/003878.htm. Accessed 28 Sept. 2022. https://www.facebook.com/WebMD. “Heart Disease, Electrocardiogram, and Specialized EKGs.” WebMD, WebMD, 2007, www.webmd.com/heart-disease/guide/electrocardiogram-specialized-ekgs. Accessed 28 Sept. 2022. “Stress Test - Mayo Clinic.” Mayoclinic.org, 2021, www.mayoclinic.org/tests-procedures/stress-test/about/pac-20385234. Accessed 28 Sept. 2022.
Vezi mai mult