Angiografia de artere periferice - angioplastie cu balon si stent / Diagnostic si tratament ingustare vase de sange maini si picioare
| Anestezie | locală |
| Durată procedură | 30-60 min |
| Durată spitalizare | 24h |

Distribuie:
Cuprins
Boala arterială periferică este o afecțiune comună, dar care adesea rămâne nediagnosticată. Netratată, poate provoca simptome dureroase, crește riscul dezvoltării unor afecțiuni grave și poate duce inclusiv la cangrenă și amputație.[7]
Tocmai de aceea, este foarte important să fie diagnosticată și tratată la timp. Printre procedurile cu ajutorul cărora se poate face acest lucru se numără angiografia periferică și angioplastia cu balon și stent. Prima reprezintă o metodă de diagnosticare, iar cea de-a doua una de tratament.
Generalități despre boala arterială periferică (BAP)
Boala arterială periferică (BAP) este o afecțiune frecventă, care are ca și cauză principală ateroscleroză (depunerea depozitelor de grăsime la nivelul pereților vaselor, ceea ce duce la îngustarea arterelor respective și îngreunarea trecerii sângelui la acest nivel).
Cel mai frecvent afectate sunt arterele membrelor inferioare și mult mai rar cele ale membrelor superioare. Netratate, leziunile avansează și, în timp, se pot produce modificări importante, uneori ireversibile, ale țesuturilor care primesc sânge prin vasul afectat.
Boala vasculară periferică include afectarea arterelor membrelor, ale gâtului (carotide), arterele renale și celor care vascularizează tubul digestiv (trunchiul celiac și arterele mezenterice superioară și inferioară).
Persoanele cu această afecțiune au risc crescut de infarct miocardic și de accident vascular cerebral, dar și alte probleme serioase de sănătate care pot necesita tratamente agresive (ex: amputație de membru).
Care sunt factorii de risc ai bolii vasculare periferice?
Există mai mulți factori ce pot crește riscul apariției bolii vasculare periferice. Unii dintre ei pot fi controlați sau schimbați, alții nu.
Din prima categoria fac parte:
- dislipidemia (colesterol și/sau trigliceride crescute);
- diabetul zaharat - 1 din 3 diabetici asociază și BAP;
- hipertensiunea arterială;
- obezitatea;
- fumatul - riscul apariției BAP este de 3 ori mai ridicat în rândul fumătorilor;
- lipsa de activitate fizică.[6]
Categoria factorilor de risc care nu pot controlați/schimbați include:
- vârsta ≥ 50 de ani;
- istoricul de boală cardiacă, infarct miocardic sau accident vascular cerebral.

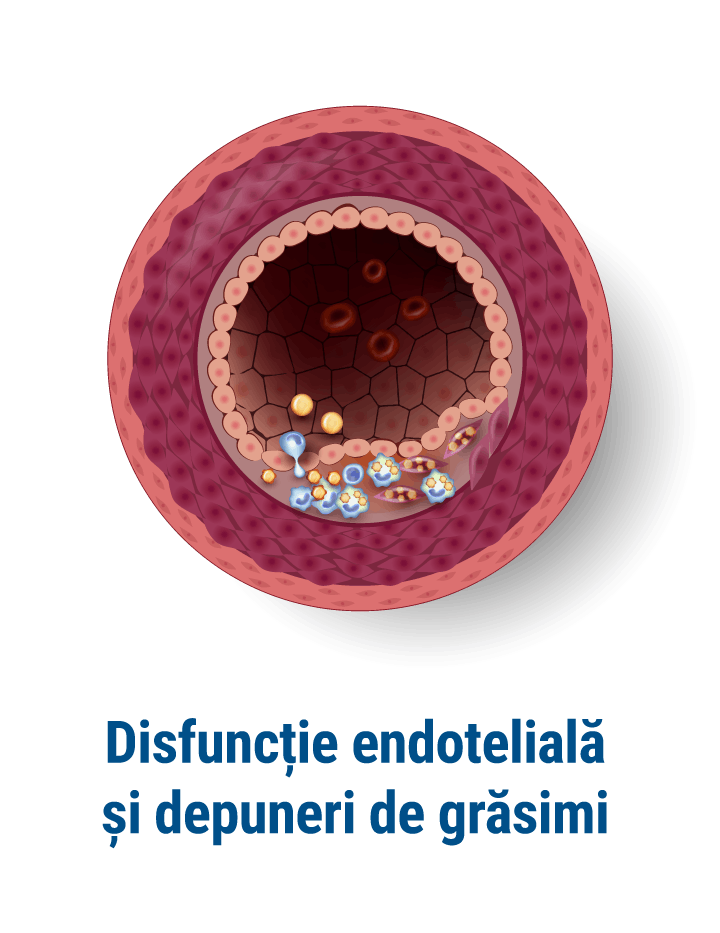
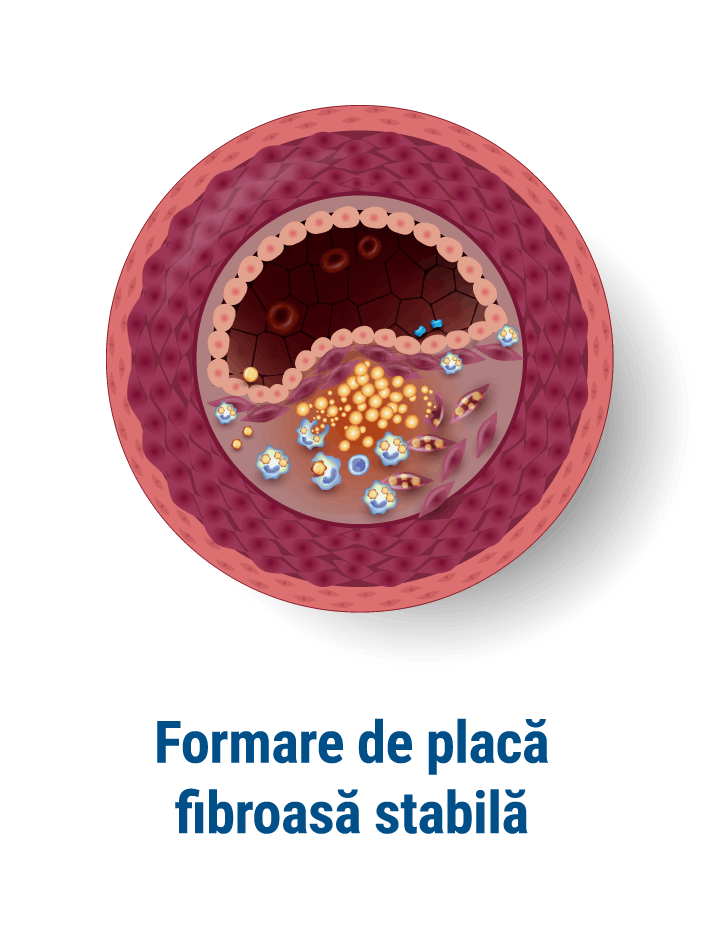
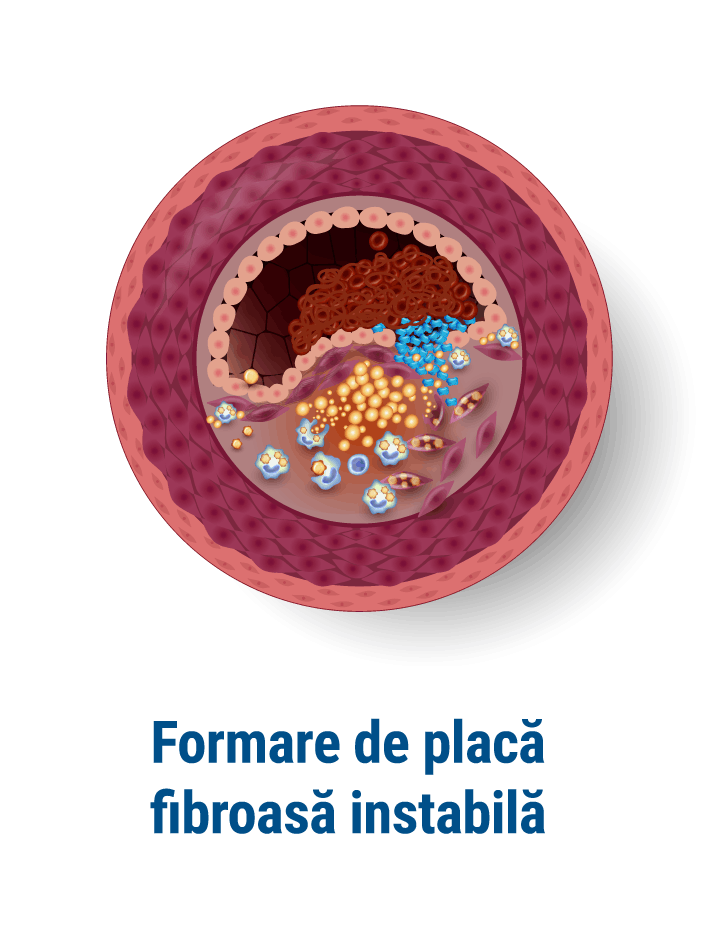
Ce este angiografia periferică și ce poate diagnostica?
Angiografia este o procedură diagnostică minim invazivă ce utilizează razele X pentru a examina vasele de sânge din organism. În funcție de partea corpului examinată, există mai multe tipuri de angiografii. De exemplu, angiografia cerebrală permite evaluarea vaselor de sânge de la nivel cerebral, în timp ce angiografia coronariană este folosită pentru a evalua arterele coronare.[3]
Angiografia sau arteriografia periferică este utilizată pentru a evalua vasele de sânge din membrele inferioare sau superioare. Ți s-ar putea recomanda efectuarea unei astfel de investigații dacă prezinți simptome asociate cu îngustarea vaselor de sânge din mâini și picioare sau cu inflamația acestora. Cu ajutorul său pot fi diagnosticate mai multe afecțiuni, inclusiv:
- boala arterială periferică;
- anevrisme;
- leziuni ale vaselor de sânge;
- tromboangeită obliterantă (boala Buerger);
- arterita Takayasu.[2]
Cum îți poți da seama că ai nevoie de angiografie/angioplastie?
Boala arterială periferică nu provoacă întotdeauna simptome, în special în stadiile incipiente.
Cel mai frecvent simptom este reprezentat de durerea apărută în timpul mersului (la distanțe care scad pe măsură ce boala avansează, până când apare și în repaus, mai ales în timpul nopții). Alte posibile simptome sunt:



Se mai pot observa:
- răni la nivelul membrelor inferioare care nu se vindecă sau se vindecă foarte greu;
- cangrenă sau zone cu țesut mort;
- disfuncție erectilă (în special la bărbații cu diabet).[6]
Examinarea va evidenția câteva aspecte sugestive ale bolii reunite în ceea ce se numește “cei 5P”:
- absența pulsului;
- paralizie;
- parestezii;
- durere (pain);
- paloare.
Prezența paresteziilor și a paraliziei indică boală severă și impune evaluare corectă și tratament corespunzător de urgență.
De asemenea, măsurarea tensiunii arteriale atât la membrele superioare, cât și la cele inferioare va evidenția diferențe importante (raportul normal este mai mare ca 1; în boala avansată este sub 0.5).
Pentru confirmarea diagnosticului de BAP se poate recurge la diverse proceduri diagnostice. Exemple în acest sens sunt ecografia doppler de artere în teritoriul bănuit a fi afectat (membre inferioare, carotide, renal) sau teste imagistice precum angio CT, angio RMN, angiografie – țintite pe zona dorită.
Cea mai relevantă procedură de diagnostic rămâne însă procedura de angiografie. Unul dintre cele mai importante avantaje ale acestei proceduri este acela că, dacă în timpul său se observă îngustări semnificative ale arterelor, se poate continua imediat cu procedura de angioplastie, adică tratarea vaselor afectate prin dilatare cu balon (angioplastie cu balon) și implantare de stent (angioplastie cu stent).
În ce constă procedurile de angiografie și angioplastie periferică?
Aceste două proceduri se efectuează în sala de angiografie. Vei fi rugat să te întinzi pe masa de angiografie și, după alegerea locului de abord, se va face anestezia locală.
Se realizează apoi o mică incizie la nivel inghinal pentru a vizualiza artera femurală în care se va introduce o teacă (un tub de plastic care permite manipularea echipamentului necesar intervenției) și se administrează heparină (un medicament care previne formarea cheagurilor de sânge în timpul intervenției).
Pe teacă se introduce un ghid (un fir subțire) cu care se va traversa leziunea, apoi, urmând ghidul, va fi introdus un nou cateter. Nu ar trebui să simți nicio durere atunci când este introdus cateterul, dar este posibil să apară o ușoară senzație de presiune.[4]
Se vor efectua angiografii repetate pentru a verifica în permanență localizarea cateterelor.
Ulterior, se dilată leziunea cu ajutorul unui balonaș care va fi umflat cu substanță de contrast diluată, urmând ca apoi să se monteze stentul necesar menținerii vasului la dimensiuni normale.
La final se verifică prin arteriografie poziția stentului și dacă există stenoză restantă. Uneori pot fi necesare dilatări la nivelul stentului, după ce acesta a fost montat în poziția dorită. Atunci când procedura se consideră încheiată, se retrag toate cateterele. Teaca mai poate fi lăsată pe loc câteva ore.
Medici care efectuează această procedură
Cazuri tratate la MONZA ARES
Cum te pregătești pentru angiografie/angioplastie?
Înainte de această procedură:
 1. Vei efectua un set complet de analize de sânge;
1. Vei efectua un set complet de analize de sânge; 2. Vei efectua o electrocardiogramă și o ecocardiografie;
2. Vei efectua o electrocardiogramă și o ecocardiografie; 3. Anumite medicamente vor fi oprite (întreruperea tratamentului medicamentos se face doar indicația medicului; pune-i acestuia la dispoziție o listă completă cu toate medicamentele și suplimentele alimentare pe care le iei);
3. Anumite medicamente vor fi oprite (întreruperea tratamentului medicamentos se face doar indicația medicului; pune-i acestuia la dispoziție o listă completă cu toate medicamentele și suplimentele alimentare pe care le iei); 4. Nu vei mânca și nu vei bea apă (cu 6 până la 8 ore înainte de angiografia periferică);
4. Nu vei mânca și nu vei bea apă (cu 6 până la 8 ore înainte de angiografia periferică); 5. Te vei abține de la fumat.
5. Te vei abține de la fumat.
Anunță-ți medicul dacă suferi de vreo alergie, în special la iod, latex, substanță de contrast sau anumite medicamente, precum și dacă ești însărcinată ori ai tulburări de sângerare.[4]
Cât durează internarea după angiografia periferică?
Fiind vorba de o procedură minim invazivă, durata de internare este una scurtă. Aceasta poate varia între 24 și 48 de ore, timp în care vor fi efectuate analize, investigații și procedura de diagnosticare și tratament. Îți vei putea relua activitățile normale în câteva zile, cu condiția respectării anumitor precauții.[1]
Care sunt riscurile procedurii de angiografie/angioplastie?
Complicațiile sunt rare și riscul apariției acestora poate fi redus printr-o pregătire corespunzătoare și o supraveghere permanentă a pacientului. Lista complicațiilor posibile include:
- reacții alergice la substanțele administrate;
- reacții la anestezice;
- fistule arteriovenoase la nivelul puncției vasculare;
- mici sângerări la nivelul puncției vasculare;
- febră;
- cefalee, migrenă;
- infecție;
- embolie gazoasă;
- lezarea peretelui aortic sau al arterei prin care se face abordul;
- ruptura sau disecția de aortă;
- restenoză intrastent;
- migrarea stentului;
- hematom la locul puncției.
Hemostaza după procedura de angiografie
După cum am menționat mai sus, după terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresiunea arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările și ți se va cere să nu-ți miști piciorul.
În unele cazuri, se va opta pentru montarea unui sistem hemostatic la nivelul puncției femurale, imediat după terminarea intervenției. AngioSeal este mic dop de colagen ce se introduce în interiorul arterei femurale și are ca efect obținerea hemostazei în doar două ore, ceea ce îți va permite să îți miști piciorul în voie și să te ridici din pat mai repede.
Ce dispozitive medicale sunt folosite în timpul procedurii de angiografie/angioplastie?
În timpul procedurii de angiografie, pentru evaluarea vaselor de sânge se folosesc o serie de ghiduri și catetere (tuburi lungi, subțiri și flexibile). Dacă pe parcursul acestei investigații se stabilește că este necesară o angioplastie, după dilatarea zonei îngustate cu ajutorul unui cateter cu balon în vârf, în vasul de sânge se va monta un stent, adică un tub sub formă de rețea metalică cilindrică ce are capacitatea de a menține artera deschisă.
Există mai multe tipuri de stenturi, de dimensiuni diferite, construite din oțel (stenturi metalice simple), aliaje de nichel, cobalt-crom, titan. Acestea pot fi acoperite și cu polimeri pe care sunt absorbite diferite medicamente, cu efect anticoagulant, antiinflamator și antiproliferativ. Aceste medicamente urmăresc să împiedice restenozarea arterei în acel punct.
Riscul apariției acestei complicații este de 20% în cazul implantării stentului metalic simplu, dar se reduce la sub 1% în cazul folosirii de stent farmacologic activ, impregnat cu medicamente antiproliferative.

Ce se întâmplă după procedura de angiografie periferică?
După finalizarea procedurii:
 1. Vei bea cel puțin 2 litri de apă, pentru a elimina substanța de contrast;
1. Vei bea cel puțin 2 litri de apă, pentru a elimina substanța de contrast; 2. Vei face o electrocardiogramă de control;
2. Vei face o electrocardiogramă de control; 3. Pansamentul de la locul puncției se scoate la 12-24 de ore;
3. Pansamentul de la locul puncției se scoate la 12-24 de ore; 4. Vei face analize de sânge.
4. Vei face analize de sânge.
Ce trebuie să faci după ce ieși din spital?
Dacă ai trecut printr-o procedură de angioplastie este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. Îți poți relua activitatea imediat, cu respectarea indicațiilor primite la externare. Creșterea nivelului de activitate ar trebuie să se facă treptat în timp ce incizia se vindecă. Poți să faci, de exemplu, plimbări scurte pe suprafețe plane de câteva ori pe zi, dar ar trebui să eviți să urci sau să cobori scări mai des de 2 ori pe zi în primele 2 sau 3 zile după externare.
În cazul în care nu există alte recomandări din partea medicului, nu ar trebui să conduci, să faci sport sau să desfășori activități de presupun efort fizic timp de cel puțin 2 zile după procedură. Este recomandat, de asemenea, să încerci să ții picioarele ridicate mai sus de nivelul inimii atunci când te odihnești.[1]
Angiografia periferică poate ajuta la diagnosticarea bolii arteriale periferice, iar cu ajutorul angioplastiei se pot trata îngustările vaselor de sânge. Această procedură nu poate vindeca însă cauza îngustării sau blocării vaselor de sânge și nici nu poate elimina riscul ca acest lucru să se întâmple din nou în viitor. Pentru a reduce riscul îngustării vaselor de sânge, nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat, fă-ți regulat analizele de sânge, renunță la fumat și urmează tratamentul medicamentos prescris de medic.[1]
Mai multe informații despre angiografie periferică și angioplastia cu balon și stent îți pot oferi consultanții noștri. Sună la numărul de telefon dedicat sau completează formularul disponibil pe site și vei fi contactat/ă în cel mai scurt timp posibil.
Care este prețul procedurii de angiografie de artere periferice?
Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele procedurii, inclusiv asupra prețului. Știm că uneori recomandările medicale pot părea complicate și pot naște confuzii. De aceea, suntem aici pentru a-ți oferi informații corecte, personalizate cazului tău. Pentru a sta de vorbă cu un ARES Helper, ne poți suna tu sau poți folosi formularul de contact și te contactăm noi!
Bibliografie:
- „Angioplasty and Stent Placement - Peripheral Arteries - Discharge : MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2022, medlineplus.gov/ency/patientinstructions/000234.htm. Accessed 28 Nov. 2022.
- „Extremity Angiography: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2021, medlineplus.gov/ency/article/003772.htm. Accessed 28 Nov. 2022.
- NHS Choices. „Angiography.” 2022, www.nhs.uk/conditions/angiography/. Accessed 28 Nov. 2022.
- „Peripheral Angiography.” www.heart.org, 9 Nov. 2016, www.heart.org/en/health-topics/peripheral-artery-disease/diagnosing-pad/peripheral-angiogram. Accessed 28 Nov. 2022.
- „Symptoms of PAD.” www.heart.org, 6 Dec. 2017, www.heart.org/en/health-topics/peripheral-artery-disease/symptoms-of-pad. Accessed 28 Nov. 2022.
- „Understand Your Risk for PAD.” www.heart.org, 26 Apr. 2017, www.heart.org/en/health-topics/peripheral-artery-disease/understand-your-risk-for-pad. Accessed 28 Nov. 2022.
- „What Is Peripheral Artery Disease (PAD)?” www.heart.org, 17 May 2017, www.heart.org/en/health-topics/peripheral-artery-disease/about-peripheral-artery-disease-pad. Accessed 28 Nov. 2022.
Distribuie:
Procedurile Noastre
- Investigații cardiologie
- Investigații neurologie
- Bolile valvelor și ale vaselor inimii
- Investigații imagistice
- Aritmii cardiace
- Defecte (malformații) cardiace din naștere
- Bolile vaselor de sânge
- Fibroid Center
- Boli oncologice si tratamente tumorale
- Bolile valvelor și ale vaselor inimii la copii
- Boli ale aparatului genital masculin
- Boli cerebrale și ale coloanei vertebrale
- Boli ale articulațiilor