Colesterolul mărit / Hipercolesterolemia – cauze, simptome și tratament
Distribuie:
Cuprins
Ce este hipercolesterolemia?
Hipercolesterolemia se referă la un nivel crescut al colesterolului în sânge și este frecvent asociată cu o concentrație ridicată de trigliceride, fenomen cunoscut sub denumirea de dislipidemie.
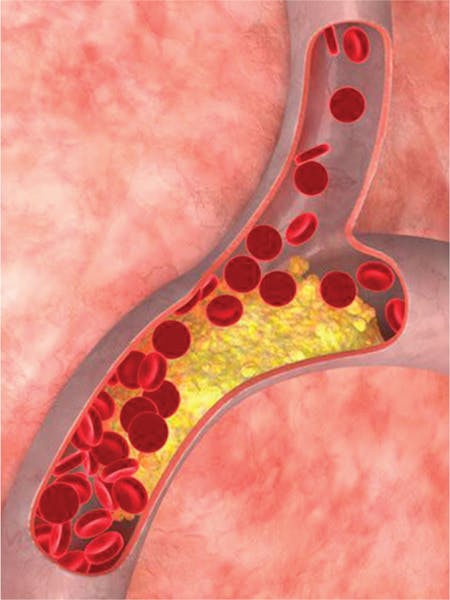
Aceste niveluri ridicate de grăsimi în sânge contribuie la dezvoltarea aterosclerozei, caracterizată prin depunerea de grăsimi pe pereții vaselor de sânge. Plăcile de aterom formate în urma acestui proces îngustează arterele, crescând riscul de infarct miocardic sau accident vascular cerebral. Din această cauză, hipercolesterolemia este considerată un factor de risc cardiovascular major.
Este important să facem distincția între colesterolul care poate dăuna sănătății și colesterolul care are efecte beneficeasupra sănătății.
Așa cum știm deja, colesterolul joacă un rol esențial în organismal uman. Cea mai mare parte a colesterolului este sintetizată de ficat.
Poate nu știai că unele dintre funcțiile importante ale colesterolului sunt:
- Se găsește în membranele tuturor celulelor, contribuind la buna lor funcționare.
- Ajută la formarea vitaminei D3, esențială pentru sănătatea sistemului osos, prin expunerea la razele solare.
- Este precursorul hormonilor steroizi, precum testosteronul, progesteronul, cortizolul și aldosteronul, care au roluri esențiale în organism.
- Contribuie la producerea bilei, importantă pentru digestia și absorbția grăsimilor.
- Asigură funcționarea optimă a sistemului imunitar.
- Este prezent în creier, unde facilitează transmiterea informației între neuroni.
Colesterolul circulă în sânge legat de proteine, prin intermediul lipoproteinelor. Lipoproteina LDL sau colesterolul „rău” este cel care se depune pe vasele de sânge și care dăunează sănătății.
Lipoproteina HDL sau colesterolul „bun” este cel care îl transportă pe cel LDL la ficat pentru metabolizare. Practic, colesterolul HDL curăță vasele de sânge de grăsimile nesănătoase.
De ce unii pacienți au colesterol mărit?
Nivelurile ridicate de colesterol apar în urma unui aport exogen crescut, printr-o alimentație bogată în colesterol, grăsimi saturate și de tip „trans”. Acestea cresc nivelurile de colesterol LDL. În categoria acestor alimente intră carnea grasă, slănina, untul, untura, pielea cărnii de pasăre, uleiul de palmier și de cocos, alimentele fast-food, toate alimentele care au fost supuse procesului de prăjire, dar și alte alimente procesate din comerț care conțin grăsimi saturate sau hidrogenate. Produsele de patiserie, unele margarine, chips-urile, mezelurile sunt alimente ce au în compoziție grăsimi saturate și „trans”.
Astfel hipercolesterolemia poate apărea din diverse motive, inclusiv:
- Aport exogen crescut: O dietă bogată în colesterol, grăsimi saturate și grăsimi de tip trans duce la creșterea colesterolului LDL. Alimente precum carnea grasă, slănina, untul, pielea cărnii de pasăre, uleiul de palmier și de cocos, fast-food-ul și alimentele prăjite sunt principalele surse.
- Sedentarismul: Lipsa activității fizice asociată cu o dietă nesănătoasă duce la creșterea în greutate și, implicit, la un nivel crescut al colesterolului.
- Afecțiuni medicale: Obezitatea, diabetul zaharat de tip 2, hipotiroidismul și anumite afecțiuni hepatice sau renale, cum ar fi sindromul nefrotic, pot contribui la apariția hipercolesterolemiei.
- Factori genetici: Unele mutații genetice, precum hipercolesterolemia familială, pot determina niveluri ridicate de colesterol.
- Alte influențe: Consumul cronic de alcool, înaintarea în vârstă, stresul și utilizarea anumitor medicamente pot afecta nivelul colesterolului din sânge.
Care sunt simptomele colesterolului mărit?
De obicei, hipercolesterolemia nu provoacă simptome evidente decât atunci când duce la complicații precum ateroscleroza. Dacă grăsimile s-au depus la nivelul arterelor coronare (de la nivelul inimii), pot apărea dureri toracice, oboseală și intoleranță la efort. Dacă acestea s-au depus la nivelul vaselor periferice, pot apărea senzații de amorțeli ale membrelor în condiții de efort. În cazul în care colesterolul s-a depus pe arterele carotide (care irigă creierul), pot apărea amețeli, stări de confuzie sau dureri de cap.
Însă ateroscleroza este o afecțiune care se dezvoltă pe parcursul anilor. Așadar, dacă ai un nivel ridicat de colesterol în sânge, tulburarea nu se va manifesta imediat. De aceea, sunt necesare analizele de sânge de rutină.
De asemenea, acumularea grăsimii viscerale la nivel abdominal poate indica o creștere a colesterolului. În cazuri severe de hiperlipidemie sau când este de cauză genetică, pot apărea xantoame, tumori benigne de culoare galben-portocalie care conțin colesterol, cel mai frecvent localizate la nivelul articulațiilor.
Care este tratamentul hipercolesterolemiei?
Diagnosticul de colesterol mare (hipercolesterolemie) este pus cu ajutorul unui test de sânge, și anume profilul lipidic. Acesta analizează nivelul colesterolului total, HDL, LDL și a trigliceridelor.
Valoarea colesterolului este optimă atunci când se află sub 200 mg/dL. Cu toate acestea, o valoare peste 200 mg/dL nu indică întotdeauna o valoare anormală sau o hipercolesterolemie, deoarece colesterolul crește odată cu înaintarea în vârstă. Valoarea limită este considerată cea de 200 mg/dL+vârsta pacientului. În general, dacă aceasta depășește 240 mg/dL, este vorba de o hipercolesterolemie. De asemenea, valoarea colesterolului LDL depășește 130 mg/dL în hipercolesterolemie.
Tratamentul hipercolesterolemiei implică, în principal, administrarea de statine, care au rolul de a reduce nivelul colesterolului. Cu toate acestea, majoritatea tratamentelor pentru colesterolul mărit se concentrează pe modificarea stilului de viață:
- Activitate fizică regulată
- Limitarea consumului de alimente bogate în colesterol, grăsimi saturate și trans.
- Creșterea consumului de grăsimi nesaturate, inclusiv acizi grași esențiali, ajută la creșterea colesterolului HDL care la rândul său scade colesterolul rău. Grăsimile nesaturate se găsesc în fructele oleaginoase (semințe neprăjite, migdale, nuci, caju, avocado), uleiuri vegetale extravirgine crude (de floarea soarelui, de in, de măsline, de rapiță) și în peștele gras. Aceste grăsimi se găsesc și sub formă de suplimente care se administrează la recomandarea medicului.
- Creșterea consumului de fibre alimentare solubile care scad colesterolul – tărâțe și fulgi de ovăz, fasole, mazăre, semințe de psyllium, citrice.
În concluzie, hipercolesterolemia este o tulburare în general asimptomatică, dar care prezintă risc cardiovascular semnificativ. De aceea, analizele de rutină au un rol important pentru menținerea sănătății.
Ce investigații sunt recomandate dacă ai colesterol mărit?
Informații suplimentare și importante despre hipercolesterolemie
Hipercolesterolemia este o afecțiune complexă care necesită o înțelegere mult mai profundă pentru a gestiona riscurile asociate. Avem câteva aspecte importante care nu au fost acoperite anterior, dar care sunt esențiale pentru o mai bună informare și conștientizare. Aceste informații includ importanța screening-ului regulat, impactul vârstei și sexului asupra nivelului colesterolului, relația dintre colesterol și inflamație, precum și rolul suplimentelor în gestionarea hipercolesterolemiei.
De asemenea, notăm și considerațiile psihosociale legate de diagnosticarea acestei afecțiuni. Înțelegerea acestor detalii poate ajuta pacienții să ia măsuri proactive pentru a-și proteja sănătatea cardiovasculară.
Să realizăm importanța screening-ului periodic
1. Importanța screening-ului
Screening-ul pentru colesterol este esențial pentru identificarea precoce a hipercolesterolemiei și a riscurilor cardiovasculare. Recomandările privind frecvența testării variază în funcție de vârstă și de factori de risc:
- Adulți: Se recomandă ca toți adulții să-și verifice nivelul colesterolului cel puțin o dată la fiecare 4-6 ani, începând de la vârsta de 20 de ani.
- Persoane cu factori de risc: Cei cu factori de risc precum obezitatea, hipertensiunea arterială, diabetul zaharat sau o istorie familială de boli cardiovasculare ar trebui să se testeze mai frecvent, posibil anual.
- Vârstnici: Persoanele de peste 45 de ani (bărbați) și 55 de ani (femei) ar trebui să efectueze teste mai frecvente, dat fiind că riscul de hipercolesterolemie și complicații asociate crește odată cu înaintarea în vârstă.
Să înțelegem impactul asupra grupelor de vârstă:
Hipercolesterolemia poate afecta diferit diverse grupe de vârstă și sexe:
- Tineri: Deși hipercolesterolemia este adesea asociată cu vârsta adultă, tinerii pot prezenta niveluri ridicate de colesterol din cauza unei diete nesănătoase sau a predispoziției genetice. Riscul de boli cardiovasculare poate începe să apară mai devreme decât se credea anterior.
- Adulți: La adulți, hipercolesterolemia devine mai frecventă, iar riscurile asociate (precum infarctul miocardic sau accidentul vascular cerebral) cresc. Femeile, în special după menopauză, pot experimenta o creștere a colesterolului LDL.
- Vârstnici: Persoanele în vârstă au un risc crescut de a dezvolta hipercolesterolemie din cauza modificărilor metabolice, a stilului de viață și a altor afecțiuni medicale. Este important ca vârstnicii să fie monitorizați cu atenție pentru a preveni complicațiile.
Să ne documentăm despre alte tipuri de lipoproteine.
Pe lângă lipoproteina LDL (colesterol „rău”) și HDL (colesterol „bun”), există și alte tipuri de lipoproteine care joacă un rol în metabolismul colesterolului:
- Lipoproteine de densitate intermediară (IDL): Acestea sunt produse în timpul metabolizării LDL și au un rol temporar în transportul colesterolului. IDL poate fi convertită în LDL, contribuind astfel la acumularea colesterolului în artere.
- Lipoproteine foarte cu densitate (VLDL): Acestea transportă trigliceridele din ficat către țesuturi. VLDL este asociată cu un risc crescut de boli cardiovasculare, deoarece se poate transforma în LDL în circulație.
Să înțelegem relația dintre colesterol și inflamație.
Inflamația cronică joacă un rol semnificativ în dezvoltarea bolilor cardiovasculare. Odată cu inflamația, organismul eliberează citokine și alți mediatori inflamatori care pot crește nivelul colesterolului. Iată câteva puncte cheie:
Inflamația și metabolismul lipidic: Inflamația poate influența metabolismul lipidic, ducând la creșterea colesterolului LDL și la scăderea colesterolului HDL.
Risc cardiovascular: Inflamația contribuie la dezvoltarea aterosclerozei prin deteriorarea endoteliului vascular, facilitând depunerea colesterolului și formarea plăcilor ateromatoase.
Rolul suplimentelor
Există suplimente care pot ajuta la scăderea colesterolului, contribuind la o gestionare mai eficientă a hipercolesterolemiei:
Steroli vegetali: Acești compuși, găsiți în plante, pot ajuta la reducerea absorbției colesterolului în intestin, contribuind astfel la scăderea nivelului colesterolului total și LDL.
Acizi grași omega-3: Prezenți în pește gras și în suplimente de ulei de pește, omega-3 sunt cunoscuți pentru efectele lor benefice asupra sănătății cardiovasculare. Aceștia pot ajuta la reducerea trigliceridelor și la creșterea colesterolului HDL.
Considerații psihosociale
Impactul emoțional al diagnosticării cu hipercolesterolemie și importanța suportului social și psihologic.
Diagnosticarea cu hipercolesterolemie poate avea un impact emoțional semnificativ asupra pacienților:
Stres și anxietate: Persoanele diagnosticate pot experimenta anxietate cu privire la riscurile pentru sănătate și la necesitatea modificărilor stilului de viață.
Suport social: Este important ca pacienții să aibă acces la sprijin social și psihologic. Participarea la grupuri de suport sau consilierea psihologică pot ajuta pacienții să facă față provocărilor emoționale legate de gestionarea bolii.
Bibliografie:
Centers for Disease Control and Prevention (CDC) – Informații despre sănătatea cardiovasculară și rolul colesterolului.
Website: cdc.gov
MedlinePlus – Oferă informații detaliate despre colesterol și afecțiuni legate de acesta.
Website: medlineplus.gov
National Institutes of Health (NIH) – Studii și resurse despre colesterol și afecțiunile cardiovasculare.
Website: nih.gov
Distribuie:
Afecțiuni mai noi
- Infecțiile respiratorii: tipuri, cauze, simptome și metode de tratament
- Cord pulmonar cronic: cauze, simptome, tratament
- Rinita cronică: cauze, simptome, diagnosticare și metode de tratament
- Pleurezie: cauze, simptome, diagnosticare și metode de tratament
- Bronșita: cauze, simptome, diagnosticare și opțiuni de tratament