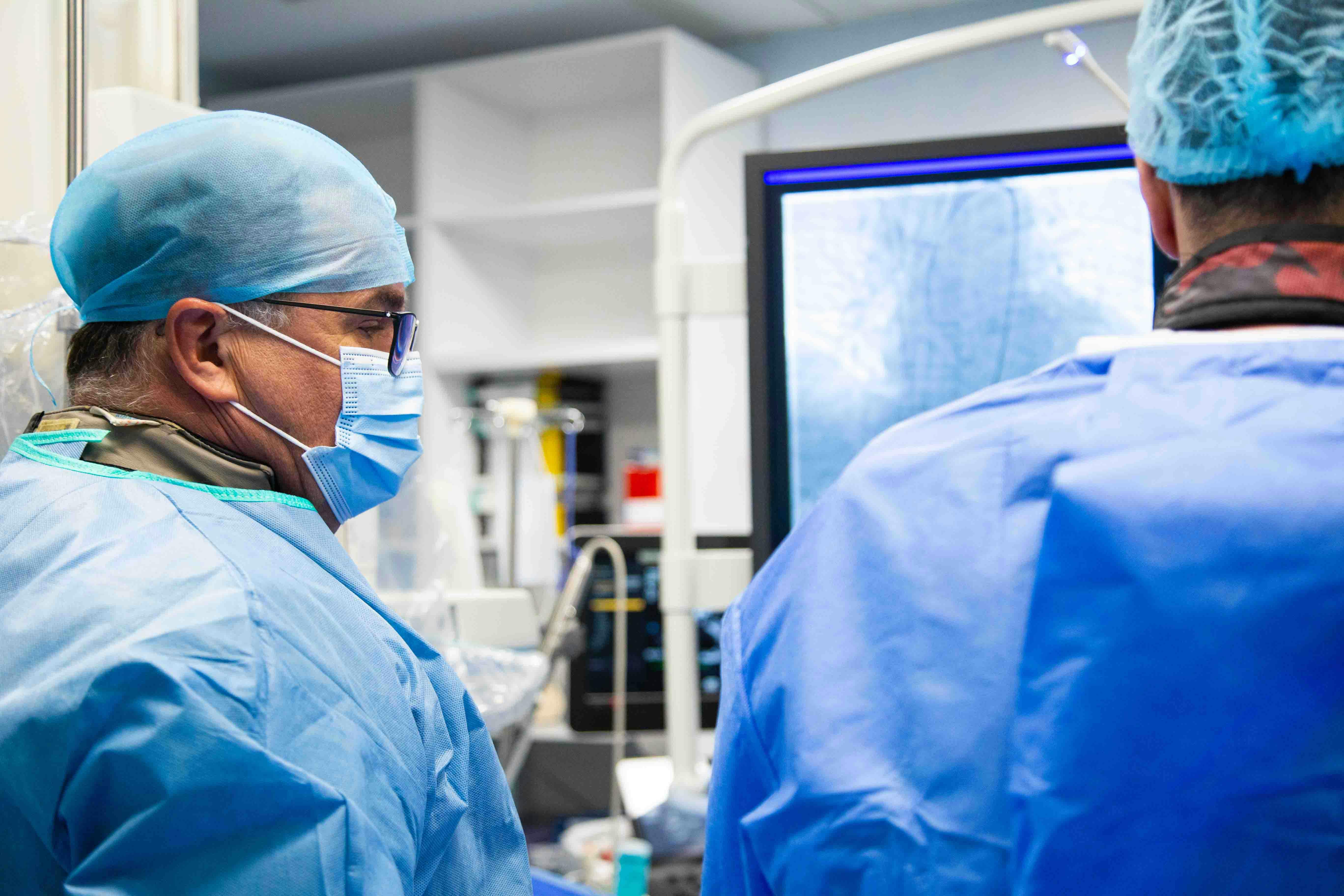
Dr. Ștefan Moț
Medic Primar Cardiolog
Cardiologie intervențională
Dr. Ștefan Moț este medic primar cardiolog având competență în Cardiologie Intervențională la Spitalul MONZA ARES din Cluj Napoca
Proceduri efectuate de Dr. Ștefan Moț
Coronarografie - Angiografie coronariana / Diagnostic angina pectorala
Coronarografia sau angiografia coronariană este o procedură medicală ce ne ajută să obținem informații prețioase despre starea de sănătate a inimii și a arterelor coronare, adică a acelor vase care alimentează miocardul cu sânge. Este considerată cea mai bună metodă de diagnosticare a bolii coronariene, dar este folosită și când se suspectează că ar exista alte probleme cardiace. [3] Ce este coronarografia? Primul lucru pe care trebuie să-l lămurim este că angiografia coronariană este o metodă de diagnosticare, nu de tratament. Coronarografia presupune injectarea de către medicul cardiolog intervenționist a unei substanțe de contrast în arterele coronare. În acest fel, se obțin imagini (angiograme) [3] ale circulației sângelui în artere și se pot evidenția eventualele obstacole ce stau în calea curgerii normale a sângelui la acest nivel: stenoze (ateroscleroză sau îngustări ale arterelor) sau trombi (cheaguri de sânge). Această procedură îi va permite medicului tău să stabilească, într-o manieră extrem de precisă, nu doar numărul, ci și localizarea și severitatea stenozelor arterelor coronare. Coronarografie Video: Aici puteti viziona un video explicativ despre coronarografie: Când ai nevoie de coronarografie/angiografie coronariană? Procedura de coronarografie este indicată atunci când se suspectează prezența unui infarct miocardic sau a anginei pectorale caracterizate prin: durere toracică persistentă / angina pectorală lipotimii, sincope (leșinuri sau pierderi ale stării de conștiență) la pacienți cu factori de risc cardiovasculari:
hipertensiune arterială, hipercolesterolemie, diabet zaharat EKG anormal; anomalii ale examenelor biologice – creșteri ale enzimelor cardiace sau ale troponinei. Această procedură mai poate fi folosită și pentru a diagnostica afecțiuni cardiace precum: Boala coronariană – este cauzată de acumularea unor plăci de aterom (depozite de colesterol și calciu) pe pereții vaselor de sânge și poate provoca atacuri de cord și angină pectorală; Boala cardiacă congenitală la copii – o serie de defecte cardiace congenitale care afectează funcționarea normală a inimii; Bolile valvelor inimii - probleme cu funcționarea uneia sau mai multor dintre cele patru valve ale inimii; Cardiomiopatie - o afecțiune a mușchiului inimii. De regulă, această procedură este recomandată pacienților care prezintă simptome precum: Durere toracică (angină pectorală); Oboseală puternică (oboseală la efort); Palpitații; Amețeli bruște; Lipotimii; Electrocardiogramă (ECG) anormală; Dificultăți de respirație. null Ce se întâmplă în timpul procedurii de coronarografie / angiografie coronariene Coronarografia se efectuează în sălile de angiografie din cadrul Centrelor ARES, în condiții sterile, sub anestezie locală. Pe tot parcursul acesteia, tu vei rămâne conștient și vei putea vorbi cu medicul. Te-ai putea simți somnoros sau s-ar putea chiar să ațipești.[1] Vei fi conectat în permanență la aparate de vizualizare și înregistrare a datelor. Iată cum va decurge procedura: Ți se va cere să te întinzi pe o masă specială; Medicul cardiolog supraspecializat în Cardiologie Intervențională va alege tipul de abord, femural (la nivel inghinal) sau radial (la încheietura mâinii), după care va face anestezia locală pentru puncția arterei; Odată făcută puncția milimetrică, medicul cardiolog introduce în artera brahială, artera radială sau cea femurală un tub gol (teacă arterială) prin care introduce apoi o serie de ghiduri și catetere (tuburi lungi, subțiri și flexibile) cu care avansează prin ghidaj radioscopic până la originea arterelor coronare; Folosind aceste catetere, medicul cardiolog injectează substanță de contrast pe baza de iod care realizează opacifierea arterelor coronare și, prin expunerea la raze X, observă fluxul sangvin și eventualele blocaje; în timpul injectării substanței de contrast, este posibil să simți o ușoară senzație de căldură sau un gust metalic în gură; nu trebuie să te îngrijoreze acest lucru; [3] Imaginile se vizualizează pe un ecran, iar medicul îți va comunica diagnosticul. Dacă este necesar, adică dacă au fost identificate blocaje în calea curgerii normale a sângelui, se va efectua acum procedura de angioplastie coronariană cu balon și eventual cu un stent. După terminarea investigației, se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresiunea arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările. Fie că angiografia coronariană a fost realizată prin abord femural sau radial, ți se va recomanda repaus la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Acesta are ca efect obținerea hemostazei în doar două ore și îți va permite să-ți miști piciorul în voie și să te ridici din pat. Cât durează internarea? Coronarografia prezintă avantajul unei internări de scurtă durată și a unei perioade scurte de convalescență. Perioada de internare variază între 24 și 48 de ore, timp în care vor fi efectuate analize, investigații și procedura de coronarografie. Te vei putea întoarce la viața ta, în numai câteva zile, cu condiția să eviți activitățile ce presupun efort fizic intens. [3] Interpretarea rezultatelor După cum am menționat deja, rolul coronarografiei este de a ne ajuta să aflăm dacă și ce probleme există la nivelul vaselor de sânge. Ne poate arăta, de exemplu: Câte dintre arterele tale coronare sunt blocate sau îngustate; Unde se află blocajele în vasele de sânge; În ce măsură a fost afectat fluxul sangvin către inimă. Toate aceste informații sunt necesare pentru a evalua starea de sănătate a inimii tale și, dacă este necesar, pentru a decide ce tratament este cel mai potrivit pentru tine. [1] Dacă nu sunt identificate stenoze sau obstrucții, se consideră că rezultatele sunt normale. [2] Ce trebuie să faci după ce ieși din spital? Dacă ai trecut printr-o procedură de coronarografie, este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. El îți va spune și ce poți face sau nu pe parcursul recuperării după coronarografie. Dacă totul decurge așa cum ar trebui, îți vei putea relua activitatea imediat. Ți s-ar putea recomanda să eviți să faci baie în cadă pentru o săptămână sau chiar două după coronarografie. Vei putea face duș, dar este indicat să încerci să menții zona puncționată cât mai uscată. Vei fi mai sfătuit și să eviți să faci sport sau orice fel de activitate ce implică efort fizic intens timp de aproximativ 1-2 săptămâni. [3] Nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat și fă-ți regulat analizele de sânge. Care sunt riscurile coronarografiei/angiografiei coronariene? Coronarografia este considerată, în general, o procedură sigură. Ca orice intervenție medicală, presupune și ea anumite riscuri. Printre acestea se numără: Alergia la substanța de contrast sau unele medicamente; Apariția palpitațiilor (aritmiilor) sau a leșinurilor; Infarct miocardic (șansa de 1/10000 de pacienți); Apariția de hematoame la locul de puncție. Care este prețul unei coronarografii? Pentru a afla detalii suplimentare despre prețul procedurii de coronarografie, completează formularul de contact din pagină. Unul dintre consilierii noștri medicali te va contacta în cel mai scurt timp. Coronarografia este o procedură minim invazivă, nedureroasă și fără riscuri mari. Este foarte utilă pentru diagnosticarea bolilor cardiovasculare și pentru stabilirea planului de tratament potrivit. În funcție de numărul sau severitatea blocajelor identificate, ar putea fi suficient tratamentul medicamentos sau ar putea fi necesară o altă intervenție minim invazivă și, în anume cazuri, intervenții chirurgicale. Medicul cardiolog îți va explica tot ce ține de această procedură în timpul consultului inițial, așa că nu ezita să pui întrebări dacă anumite aspecte nu îți sunt clare. De asemenea, consilierii noștri din cadrul ARES Help îți stau la dispoziție pentru a-ți răspunde la orice întrebări ai avea. Surse de referință: “Coronary Angiogram - Mayo Clinic.” Mayoclinic.org, 2021, www.mayoclinic.org/tests-procedures/coronary-angiogram/about/pac-20384904. Accessed 19 May 2022. “Coronary Angiography: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2014, medlineplus.gov/ency/article/003876.htm. Accessed 19 May 2022. NHS Choices. Overview - Cardiac Catheterisation and Coronary Angiography. 2022, www.nhs.uk/conditions/coronary-angiography/. Accessed 19 May 2022.
Vezi mai mult

Angioplastie coronariană cu stenturi / Tratament angină pectorală ischemie cardiacă
Arterele tale coronare furnizează inimii sânge bogat în oxigen. De-a lungul vieții, din diverse cauze, pe aceste artere se acumulează depuneri de calciu, colesterol și alte substanțe și se formează plăci de aterom, ceea ce duce la îngustarea sau chiar blocarea completă a acestora. Acest proces se numește ateroscleroză și afectează circulația sângelui către inimă. Este o problemă ce poate fi însă rezolvată cu ajutorul angioplastiei coronariene. [1][2] Ce este angioplastia coronariană cu stenturi? Angioplastia coronariană este o procedură minim invazivă prin care sunt lărgite arterele inimii îngustate sau blocate de plăcile de aterom. Procedura de angioplastie este indicată atunci când coronarografia efectuată arată îngustări critice (>70%) ale arterelor coronare. null Beneficiile procedurii În majoritatea cazurilor, angioplastia duce la îmbunătățirea fluxului sangvin prin arterele coronare și la ameliorarea simptomelor cauzate de îngustarea sau blocarea acestora. În cazul unui atac de cord, această procedură reprezintă una dintre cele mai eficiente metode de tratament. Comparativ cu bypass-ul coronarian, riscurile și costurile sunt mai mici. Nu sunt necesare incizii chirurgicale sau anestezie generală. Perioada de spitalizare va fi mai scurtă și vei putea reveni la activitățile normale mai repede. [4][5] Când este necesară angioplastia coronariană cu stenturi? Ai putea avea nevoie de angioplastie dacă prezinți simptome precum: Durere toracică persistentă/ angină pectorală; Electrocardiogramă (EKG) anormală; Anomalii ale examenelor biologice – creșteri ale enzimelor cardiace sau ale troponinei; Oboseală la efort; Palpitații; Amețeli bruște; Lipotimii, sincope (leșinuri sau pierderi ale stării de conștiență) - în special dacă ești un pacient cu factori de risc cardiovascular: hipertensiune arterială, hipercolesterolemie, diabet zaharat; Dificultăți de respirație. null Ce se întâmplă în timpul procedurii? Din punct de vedere procedural, angioplastia coronariană cu stenturi este o continuare a coronarografiei, în scopul revascularizării arterelor coronare depistate cu stenoze. Procedura de angioplastie coronariană se efectuează într-o sală de angiografie, de către un medic cardiolog intervenționist, și are mai multe etape: Se face o mică puncție la nivelul arterei femurale sau a celei radiale și se montează o teacă sterilă (un tub mic de plastic); Un cateter (o sondă foarte subțire prevăzută în vârf cu balon și/sau stent) este introdus prin teacă și ghidat până la nivelul arterelor coronare; este posibil să simți o ușoară presiune atunci când medicul introduce cateterul, dar niciun disconfort grav; [5] Este injectată substanța de contrast pentru a se observa circulația sângelui; este posibil să simți o senzație de căldură în acest moment; [5] În locurile unde se observă îngustări ale arterelor, se intervine, fie prin dilatarea arterei cu un balon, fie prin montarea unui stent; prin umflarea balonului, se produce dilatarea zonei de stenoză (este normal să simți un ușor disconfort când balonul este umflat); stenoza se aplatizează, iar placa de aterom este împinsă în pereții arterei coronare, având ca rezultat revascularizarea semnificativă a arterei coronare stenozate; de multe ori, dilatarea zonei de stenoză cu ajutorul balonului nu este suficientă, motiv pentru care se recurge la implantarea unui stent la inimă. După montarea stentului și terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresia arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările. În ambele cazuri de abord, pacientului i se va indica să păstreze repaus la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Are ca efect obținerea hemostazei în doar două ore, ceea ce înseamnă că îți vei putea mișca piciorul în voie și te vei putea ridica din pat. Ce dispozitive medicale sunt folosite? Pe parcursul angioplastiei coronariene se folosesc mai multe dispozitive medicale: teci, catetere, baloane și stenturi. Stentul este un tub sub formă de rețea metalică cilindrică și are capacitatea de a menține artera coronară deschisă. Există mai multe tipuri de stenturi, de dimensiuni diferite, construite din oțel (stenturi metalice simple), aliaje de nichel, cobalt-crom, titan. Stenturile coronariene pot fi acoperite cu polimeri pe care sunt absorbite diferite medicamente, cu efect anticoagulant, antiinflamator și antiproliferativ. Aceste medicamente urmăresc să împiedice restenozarea arterei în acel punct (există un risc de restenozare de 20% în cazul implantării stentului metalic simplu). Riscul apariției unei astfel de reacții adverse după montarea stentului se reduce la sub 1% în cazul folosirii unui dispozitiv farmacologic activ, impregnat cu medicamente antiproliferative. Cât durează internarea? Angioplastia coronariană prezintă avantajul unei internări de scurtă durată și a unei perioade scurte de convalescență. Perioada de internare variază între 24 și 48 de ore, timp în care vor fi efectuate analize, investigații și procedurile de coronarografie și angioplastie. Te poți întoarce la viața ta în numai câteva zile. Ce trebuie să faci după ce ieși din spital? Dacă ai trecut printr-o procedură de angioplastie coronariană, este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. Îți poți relua activitatea imediat. Vei fi sfătuit să eviți să ridici obiecte grele sau efortul fizic intens timp de cel puțin o săptămână. Tot după o săptămână ar trebui să te poți întoarce și la lucru, în cazul în care este vorba de o angioplastie planificată. Dacă procedura a fost folosită ca tratament de urgență, adică dacă stentul a fost montat după un infarct, ar putea dura mai multe săptămâni sau chiar luni până când te vei recupera complet. Dacă observi simptome similare cu cele avute înainte de angioplastie, consultă un medic. [4] Ce schimbări apar pe termen lung? După angioplastie, este important să iei măsuri pentru a avea grijă de sănătatea inimii tale și a reduce riscul apariției altor probleme în viitor: Renunță la fumat; Încearcă să reduci nivelul colesterolului; Adoptă o dietă sănătoasă, săracă în grăsimi saturate; regimul alimentar este foarte important după operația de stent; Menține o greutate sănătoasă; Fă-ți regulat analizele de sânge; Încearcă să ții sub control alte afecțiuni precum diabetul sau hipertensiunea arterială; Fă mișcare în mod regulat; Ia medicamentele prescrise de medic. [3] Nu uita: Fumatul și obezitatea sunt două dintre principalele cauze ale bolilor de inimă. Acestea pot afecta și șansele de reușită ale tratamentului. [4] Care sunt riscurile angioplastiei coronariene cu stenturi? Angioplastia coronariană este considerată, în general, o procedură sigură. Acest lucru nu înseamnă însă că nu există anumite riscuri și complicații ce pot apărea în timpul sau după realizarea acesteia. Printre acestea se numără: Reacție alergică la substanța de contrast sau unele medicamente; Apariția palpitațiilor (aritmii) sau a leșinurilor; Infarct miocardic (șansă de 1/10000 de pacienți); Apariția de hematoame la locul de puncție; Afectarea arterei în care a fost introdusă teaca; Sângerare excesivă ce necesită transfuzie de sânge; Atac vascular cerebral; Deces. [4] Angioplastia coronariană este una dintre cele mai des folosite metode de tratament pentru lărgirea arterelor îngustate sau blocate de plăcile de aterom. Este considerată o procedură relativ sigură, iar riscul apariției unei complicații variază în funcție de factori precum vârsta și starea ta generală de sănătate, precum și dacă ai avut sau nu un atac de cord. [4] Dacă ai nevoie de informații suplimentare, colegii noștri îți stau la dispoziție pentru a-ți răspunde la toate întrebările. Nu neglija simptomele care te supără și nu amâna vizita la medic. Care este prețul procedurii de angioplastie coronariană? Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele procedurii, inclusiv asupra prețului. Știm că uneori recomandările medicale pot părea complicate și pot naște confuzii. De aceea, suntem aici pentru a-ți oferi informații corecte, personalizate cazului tău. Pentru a sta de vorbă cu un ARES Helper, ne poți suna tu sau poți folosi formularul de contact și te contactăm noi! Surse de referință: “Angioplasty.” Medlineplus.gov, National Library of Medicine, 2021, medlineplus.gov/angioplasty.html. Accessed 26 May 2022. CDC. “Coronary Artery Disease.” Centers for Disease Control and Prevention, 19 July 2021, www.cdc.gov/heartdisease/coronary_ad.htm. Accessed 26 May 2022. “Coronary Angioplasty and Stents - Mayo Clinic.” Mayoclinic.org, 2021, www.mayoclinic.org/tests-procedures/coronary-angioplasty/about/pac-20384761. Accessed 26 May 2022. NHS Choices. Overview - Coronary Angioplasty and Stent Insertion. 2022, www.nhs.uk/conditions/coronary-angioplasty/#:~:text=A%20coronary%20angioplasty%20is%20a,a%20narrowed%20or%20blocked%20artery.. Accessed 26 May 2022. RSNA, America. “Angioplasty and Vascular Stenting.” Radiologyinfo.org, 2020, www.radiologyinfo.org/en/info/angioplasty#895a6f7ec4d8482b831512350456aa76. Accessed 26 May 2022.
Vezi mai mult

Tratament stenoză aortică – TAVI – Implantare valvă aortică
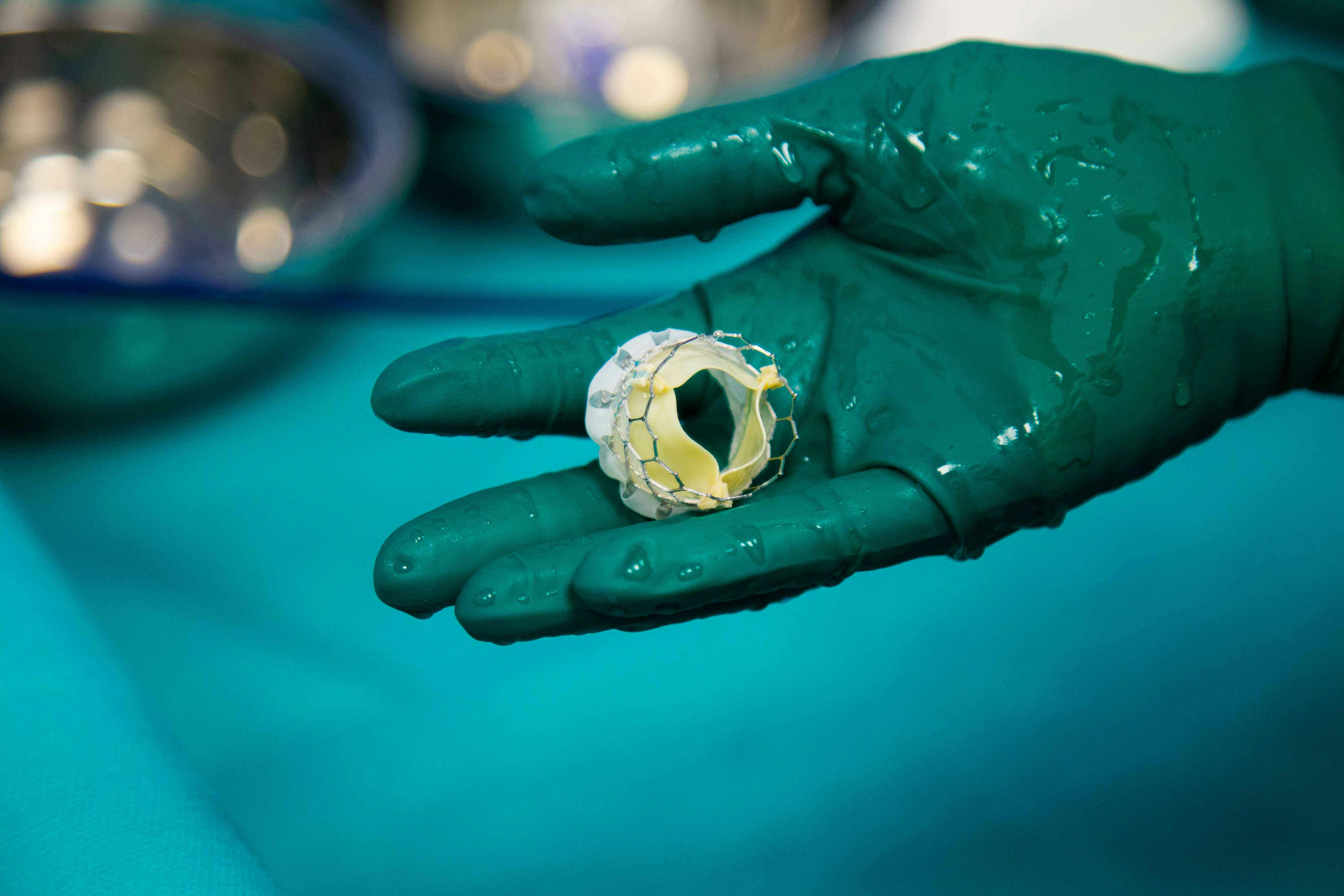
Ce este stenoza aortică? Situată între ventriculul stâng și aortă, principala arteră din corpul uman, valva aortică este una dintre cele patru valve care controlează fluxul de sânge prin inimă. Când inima se contractă, valva aortică se deschide și lasă sângele să curgă din ventriculul stâng în aortă, iar când inima se relaxează, se închide și împiedică sângele să se scurgă înapoi. O valvă aortică bolnavă poate restricționa fluxul sangvin către creier și corp; în astfel de cazuri, pentru ameliorarea simptomelor și reducerea riscului de complicații, poate fi necesară înlocuirea sa. Există două metode prin care se poate face acest lucru: chirurgia pe cord deschis sau TAVI, procedura de implantare transcateter a valvei aortice. [1][3] Procedura TAVI - prezentare generală TAVI este o procedură de cardiologie intervențională minim invazivă folosită în principal pentru tratarea stenozei aortice severe, prin înlocuirea valvei aortice cu o proteză valvulară. Acest lucru se realizează fără deschiderea pieptului, pe cale arterială. Când și de ce ai nevoie de înlocuire a valvei aortice? Înlocuirea valvei aortice poate fi necesară fie atunci când valva aortică s-a îngustat (stenoză aortică), fie când aceasta nu se închide complet (regurgitare aortică). Stenoza aortică Principala indicație pentru procedura TAVI este tratamentul stenozei aortice. Stenoză aortică înseamnă că valva aortică nu se deschide complet în momentul ejectării sângelui și creează un baraj care determină anumite simptome precum respirație grea, amețeală, pierdere de conștientă, dureri toracice. De ce apare stenoza aortică? În majoritatea cazurilor, apare din cauza unui proces de „îmbătrânire” a valvei sau apare pe o valvă anormală de la naștere care, în timp, suferă anumite modificări. O cauză mai rară este boala reumatismală valvulară. În timp ce tratamentul medicamentos ameliorează simptomatologia, singura metodă de a opri evoluția către o boală cardiacă terminală este înlocuirea valvei. Cele mai frecvente simptome ale stenozei aortice strânse sunt: Infarct miocardic; Durere toracică; Oboseala puternică Palpitații; Dificultate respirație; Amețeli bruște; Lipotimii; Electrocardiograma (ECG) anormală. TAVI se adresează pacienților care prezintă o stenoză aortică strânsă (evaluată ecocardiografic) cu simptome severe, la care se așteaptă ca intervenția să aducă un beneficiu clinic major. Anumite categorii de bolnavi (cei cu alte afectări valvulare severe, cu boală coronariană) nu vor avea același beneficiu în urma procedurii iar la aceștia TAVI este descurajată. Indicația va fi stabilită individual, în urma examenelor clinice, biologice și imagistice, după un consult multidisciplinar care implică medicul cardiolog, chirurgul cardiac și medicul anestezist. Regurgitarea aortică Schimbarea valvei aortice poate fi necesară și în cazurile severe de regurgitare aortică [4], o boală ce apare atunci când aceasta nu se închide complet, ceea ce-i permite sângelui să se întoarcă din aortă în ventricul. Există mai multe posibile cauze ale regurgitării aortice, inclusiv: Febra reumatică (este cea mai frecventă cauză a insuficienței aortice grave în rândul persoanelor în vârstă); Un defect cardiac congenital; Endocardita (un tip de infecție cardiacă); Stenoza aortică. Simptomele acestei afecțiuni pot apărea brusc sau treptat și includ: Dureri în piept care se agravează în timpul exercițiilor fizice; Oboseală; Dificultăți de respirație; Umflarea gleznelor; Puls rapid. [2] Dacă este cazul, ți se poate cere să întrerupi administrarea anumitor medicamente care pot îngreuna coagularea sângelui cu aproximativ 2 săptămâni înainte de procedură. Medicul tău îți va oferi însă toate indicațiile necesare în acest sens. De asemenea, ți se va cere să nu mănânci sau să bei nimic după miezul nopții în noaptea dinainte procedurii. [3] În ce constă procedura TAVI? Ce se întâmplă în timpul operației de schimbare a valvei aortice? Procedura se efectuează în sala de angiografie și decurge astfel: Medicul cardiolog intervenționist face o mică incizie la nivelul plicii inghinale, pentru a permite inserția unui cateter în artere; acest cateter este prevăzut la capăt cu un balon special; după ce este inserat în arteră, este avansat până la nivelul inimii, sub control radiologic; Odată ajuns în dreptul valvei aortice, balonul este umflat pentru a deschide valva afectată; Proteza valvulară este apoi avansată prin artere până la nivelul inelului aortic, unde este eliberată sub control radiologic și ecografic: în momentul eliberării protezei, cu ajutorul unui stimulator cardiac extern, frecvența cardiacă este accelerată la 200 de bătăi pe minut, timp de câteva secunde; această manevră facilitează inserția valvei artificiale, prin diminuarea mișcării inimii și scăderea tensiunii arteriale. Procedura TAVI se poate efectua și prin abord transpical. În acest caz, o mică incizie numită toracotomie este realizată la nivelul părții stângi a toracelui pentru a permite accesul la nivelul vârfului inimii. Astfel, se obține un abord care permite plasarea protezei valvulare. La sfârșitul procedurii, chirurgul va sutura locul de puncție la nivelul mușchiului cardiac. Riscuri procedura TAVI TAVI are o rată de succes de 95%. Totuși, ca orice procedură medicală, intervenția prezintă anumite riscuri care pot varia de la persoană la persoană. Dintre riscurile procedurale menționăm: Risc de deces (în general sub 10%, ca și consecință directă a procedurii sau ca urmare a celorlalte complicații peri sau post procedurale); Accident vascular cerebral (sub 5%); Infarct miocardic (sub 2%); Insuficiență renală (sub 5%); Intervenție chirurgicală cardiacă de urgență (5%); Hemoragie care necesită transfuzie; Intervenție chirurgicală vasculară la nivelul arterelor de la nivelul plicii inghinale; Reacții alergice la substanța de contrast; Reacții la medicația anestezică; Sângerare în sacul pericardic; Infecții; Aritmie cardiacă; Bloc total care să necesite implantarea unui stimulator cardiac. Riscurile procedurii îți vor fi prezentate în detaliu de către medicul cardiolog. Cum te poți programa pentru procedura TAVI? Decizia de a se efectua această procedură se ia numai după o evaluare completă, ce presupune mai multe investigații. Primul lucru pe care trebuie să-l faci dacă ai indicație de implantarea percutană de valvă aortică este să te programezi la o consultație de specialitate. Poți face acest lucru printr-un simplu click, completând formularul disponibil pe site-ul nostru, sau prin ARES HELP, singurul program din România care oferă ghidaj 24/7 pentru pacienți, de la aflarea diagnosticului și până la soluționare. Tot ce trebuie să faci este să suni la numărul de telefon dedicat și vei putea vorbi cu un ARES Helper, care, după ce va afla de la tine diagnosticul, îți va spune dacă este nevoie să faci investigații suplimentare și te poate programa, dacă este cazul, la o consultație sau la o procedură. O valvă aortică bolnavă va afecta fluxul sangvin prin inimă, ceea ce poate duce la apariția unor simptome severe, ce îți vor afecta calitatea vieții. Procedura TAVI reprezintă o alternativă minim invazivă la operația clasică pe cord deschis, una indicată în special pacienților inoperabili. Consultanții noștri îți stau la dispoziție pentru a te ajuta să afli tot ce trebuie să știi despre această procedură și dacă ești sau nu un candidat potrivit pentru ea. Întrebări frecvente Care este prețul procedurii TAVI? Costul procedurii TAVI este mai ridicat decât cel al înlocuirii chirurgicale a valvei aortice, în principal datorită prețului protezei valvulare. Costurile de spitalizare sunt însă mai reduse (durata de spitalizare este, în general, sub o săptămână, dacă evoluția post intervenție este favorabilă și fără complicații), iar complicațiile mai rare, ceea ce o poate face o decizie mai avantajoasă din punct de vedere financiar decât ar părea la prima vedere. Consultanții noștri îți stau la dispoziție pentru mai detalii privind prețul înlocuirii valvei aortice. Completează formularul disponibil pe site-ul nostru și vei fi contactat în scurt timp. Ce se întâmplă după procedură? După terminarea procedurii, se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresia arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările. În ambele cazuri de abord, pacientului i se va indica să păstreze repaus la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Acesta are ca efect obținerea hemostazei în doar două ore. Astfel, pacientul își poate mișca piciorul în voie și se poate ridica din pat. Ce trebuie să faci după procedură? Dacă ai fost supus unei proceduri TAVI, trebuie să revii la controlul cardiologic la o lună, la trei luni și apoi o dată la șase luni, în funcție de evoluție. Imediat după externare vei face recuperare fizică. Vei urma un tratament cu aspirină și antiagregant plachetar timp de aproximativ trei luni, la indicația medicului. Recuperarea după procedură Comparativ cu recuperarea după o operație de înlocuire a valvei aortice, recuperarea după procedura TAVI este mai rapidă. Durata exactă a recuperării depinde de starea ta generală de sănătate înainte de procedură și de complicațiile ce apar după aceasta. Bibliografie: „Aortic Valve Repair and Aortic Valve Replacement - Mayo Clinic.” Mayoclinic.org, 2022, www.mayoclinic.org/tests-procedures/aortic-valve-repair-aortic-valve-replacement/about/pac-20385093. Accessed 16 Sept. 2022. „What Is Aortic Regurgitation?” WebMD, WebMD, 21 Feb. 2017, www.webmd.com/heart-disease/aortic-regurgitation. Accessed 16 Sept. 2022. „Transcatheter Aortic Valve Replacement: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2019, medlineplus.gov/ency/article/007684.htm. Accessed 16 Sept. 2022. Vahanian, Alec, et al. „2021 ESC/EACTS Guidelines for the Management of Valvular Heart Disease.” European Heart Journal, vol. 43, no. 7, 28 Aug. 2021, pp. 561–632, pubmed.ncbi.nlm.nih.gov/34453165/, 10.1093/eurheartj/ehab395. Accessed 16 Sept. 2022.
Vezi mai mult

Rotablație coronariană - Tratament angină pectorală (artere calcifiate)
Rotablația coronariană pentru arterele sever calcificate Asemenea oricărui alt țesut din organism, miocardul (mușchiul inimii) are nevoie de un aport constant de sânge bogat în oxigen, iar acesta îi este furnizat de către arterele coronare. [5] De-a lungul timpul, pe pereții acestor artere se adună depuneri de colesterol, calciu și alte substanțe. În termeni medicali, acestea sunt cunoscute sub denumirea de plăci de aterom. În timp, aceste plăci de calcifiază, ducând la întărirea arterelor și la îngreunarea sau blocarea completă a circulației sângelui. [4] În mod normal, dacă există stenoze (îngustări) semnificative ale arterelor coronare, pentru tratarea acestora se recomandă angioplastia coronariană cu stent. Atunci când arterele se calcifiază, această procedură nu poate oferi însă rezultate satisfăcătoare. Din fericire, există alte soluții, mai eficiente, pentru arterele sever calcifiate. Una dintre ele procedura de rotablație coronariană sau aterectomie rotațională. [2] Ce reprezintă procedura de rotablație? Rotablația coronariană este o procedură minim invazivă, recomandată atunci când arterele care irigă inima sunt blocate de plăcile de aterom calcifiate. Calcificarea arterelor coronare crește odată cu vârstă. Este mai frecventă la bărbați decât la femei, precum și în rândul persoanelor cu sindrom metabolic, dislipidemie, hipertensiune arterială sau insuficiență renală și al fumătorilor. [3] Indiferent de cauză, odată ce plăcile de aterom se calcifiază, simpla angioplastie cu balon sau stent nu mai este posibilă. Medicul cardiolog poate recurge însă la rotablația coronariană pentru a reda circulația dintr-o anumită arteră calcifiată. Spre deosebire de angioplastie, care practic împinge placa pe partea laterală a arterei, o aterectomie presupune dezintegrarea calciului și îndepărtarea completă a acestuia din arteră, ceea ce permite restabilirea fluxului normal al sângelui. După efectuarea acestei proceduri, în arteră se poate plasa un stent pentru a o menține deschisă. [2] Rotablație se impune la pacienții la care rezultatul coronarografiei relevă calcifieri severe sau în cazurile în care în timpul procedurii de angioplastie medicul cardiolog constată că stentul nu poate fi expandat din cauza depunerilor de calciu. Rotablația face parte dintr-o categorie mai largă de proceduri numite aterectomii, folosite pentru a îndepărta plăcile de aterom din artere. Există mai multe tipuri de aterectomie, însă rotablația (numită și aterectomie rotațională) este una dintre cele mai utilizate în cazul leziunilor calcificate severe. În anumite situații, se poate folosi și aterectomia orbitală, o metodă mai nouă, cu un mecanism de acțiune diferit. Tipuri de aterectomie: Rotațională vs. Orbitală Mai întâi, este important să clarificăm o confuzie frecventă: aterectomia și rotablația nu sunt sinonime, deși uneori sunt folosite ca atare în conversațiile medicale.
Aterectomia este un termen general care se referă la orice procedură intervențională prin care se îndepărtează mecanic placa de aterom din artere. Rotablația, în schimb, este un tip specific de aterectomie, cunoscut și ca aterectomie rotațională. Așadar, rotablația face parte din categoria aterectomiei, dar nu este singura metodă. Aterectomia rotațională (Rotablator) Utilizează un cateter cu o freză mică acoperită cu particule de diamant care se rotește cu viteză foarte mare (~160.000-200.000 rotații/minut). Macină placa în particule microscopice care circulă și sunt eliminate prin sistemul vascular. Este indicată în special pentru leziuni foarte calcificate unde balonul nu funcționează eficient. Este o tehnică bine consacrată, dar care necesită experiență operatorie. Aterectomia orbitală (Diamondback) Utilizează o freză cu mișcare oscilatorie/orbitală, care se deplasează într-un model circular controlat. Creează un spațiu simetric pentru introducerea balonului și stentului, cu risc mai mic de leziuni în vasele subțiri sau fragile. Este o tehnologie mai nouă, cu avantaje în anumite situații clinice, mai ales în vasele distale sau înguste. Când ai putea avea nevoie de rotablație - simptome? Simptome asociate în mod frecvent cu stenozarea severă a arterelor și care ar putea indica faptul că ești un posibil candidat pentru procedura de rotablație coronariană sunt: Infarctul miocardic - o arteră complet blocată poate provoca un atac de cord; semnele și simptomele sale includ durerea sau presiunea puternică în piept, dureri la nivelul umărului sau al brațului, dificultăți de respirație, transpirația, uneori și dureri de gât sau maxilar, greață și oboseală; Durerea toracică (angină pectorală) - de obicei, apare pe partea mijlocie sau stângă a pieptului și poate fi declanșată de efort fizic sau emoții puternice, urmând să înceteze la câteva minute de la dispariția factorului declanșator; este descrisă uneori ca o senzație de presiune sau greutate în piept; în alte cazuri, durerea poate fi scurtă, ascuțită și iradiază în gât, braț sau spate; Oboseală puternică - atunci când capacitatea de a pompare a inimii este afectată poate apărea o senzație de oboseală accentuată, neobișnuită; Palpitații - ai senzația că inima ta bate prea repede sau prea tare ori că „sare” o bătaie; Amețeli bruște; Lipotimii (leșinuri); Electrocardiogramă (ECG) anormală; Dificultăți de respirație - ca atunci când ai senzația că nu pot să tragi suficient aer în piept. [1] Care sunt riscurile procedurii de rotablație? Alergia la substanța de contrast sau unele medicamente; Apariția palpitațiilor (aritmii) sau a leșinurilor; Infarct miocardic (șansă de 1/10000 de pacienți); Apariția de hematoame la locul de puncție. Ce se întâmplă în timpul rotablației coronariene (aterectomie rotațională)? După ce s-a realizat anestezia locală, medicul cardiolog intervenționist face o puncție la nivelul plicii inghinale sau a brațului drept, pentru a accesa artera femurală, respectiv pe cea radială. La locul puncției este montată o teacă prin care este introdus un cateter de rotablație, prevăzut la capăt cu un mecanism îmbrăcat în particule de diamant. Acest mecanism este avansat până la locul unde artera este calcifiată și se va roti cu 140.000 de rotații pe minut, dezintegrând astfel calciul depus pe peretele arterei. Particulele de calciu și placă de aterom dislocate sunt extrem de fine și vor fi preluate în circulația sângelui, după care vor fi absorbite de organism. După ce artera este dezobstruată, medicul intervenționist va implanta un stent pentru a o menține artera. După terminarea investigației se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresia arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările. În ambele cazuri de abord, pacientului i se va indica să păstreze repaus la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Acesta are ca efect obținerea hemostazei în doar două ore. Astfel, pacientul își poate mișca piciorul în voie și se poate ridica din pat. null Întrebări frecvente Cât durează internarea după procedura de rotablație? Ca și în cazul angioplastiei, nu va trebui să stai în spital prea mult timp. În absența unor complicații, vei rămâne internat cel mult 24-48 de ore după intervenție. Ce dispozitive medicale sunt folosite pentru procedura de rotablație? În timpul procedurii de rotablație coronariană, pentru dezintegrarea plăcii de aterom este folosit un cateter prevăzut în capăt cu un dispozitiv oval, îmbrăcat în microcristale de diamant; acesta este ghidat până la porțiunea calcifiată unde, prin rotație, va descompune calciul și placa de aterom în particule foarte fine, care pot fi preluate în circulația sangvină.[6] Ce trebuie să faci după ce ieși din spital? Dacă ai trecut printr-o procedură de rotablație, este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. Îți poți relua activitatea imediat. Nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat și fă-ți regulat analizele de sânge. Care este prețul unei proceduri de rotablație coronariană? Colegii noștri îți stau la dispoziție pentru a-ți răspunde la toate întrebările suplimentare legate de această procedură, inclusiv care este prețul său. Ne poți suna chiar tu sau poți completa formularul disponibil pe site-ul nostru și vei contactat în cel mai scurt timp de către unul dintre consultanții noștri. Calcificarea plăcilor de aterom care se acumulează la nivelul arterelor coronare poate duce la apariția unor simptome severe. Atunci când angioplastia cu stent nu este o opțiune, rotablația coronariană reprezintă o altă soluție minim invazivă pentru restabilirea fluxului sangvin normal, una cu puține riscuri și foarte eficientă. Bibliografie: “Coronary Artery Disease - Symptoms and Causes.” Mayo Clinic, 2022, www.mayoclinic.org/diseases-conditions/coronary-artery-disease/symptoms-causes/syc-20350613. Accessed 28 Sept. 2022. Gonzalez, Amanda. “What Is an Atherectomy?” WebMD, WebMD, 2 Nov. 2021, www.webmd.com/heart-disease/what-is-atherectomy. Accessed 28 Sept. 2022. Mohan, Jay, et al. “Coronary Artery Calcification.” Nih.gov, StatPearls Publishing, 2 May 2022, www.ncbi.nlm.nih.gov/books/NBK519037/. Accessed 28 Sept. 2022. Parker, Hilary. “Clogged Arteries (Arterial Plaque).” WebMD, WebMD, 13 Oct. 2008, www.webmd.com/heart-disease/clogged-arteries-arterial-plaque. Accessed 28 Sept. 2022. Sweis, Ranya N, and Arif Jivan. “Overview of Coronary Artery Disease (CAD).” MSD Manual Consumer Version, MSD Manuals, 6 June 2022, www.msdmanuals.com/home/heart-and-blood-vessel-disorders/coronary-artery-disease/overview-of-coronary-artery-disease-cad. Accessed 28 Sept. 2022. Valdes, Pedro J, et al. “Rotational Atherectomy.” Nih.gov, StatPearls Publishing, 4 July 2022, www.ncbi.nlm.nih.gov/books/NBK499916/. Accessed 28 Sept. 2022.
Vezi mai mult

Anevrismul de aorta / Tratament aorta dilatata
Anevrismul de aortă este o afecțiune îți poate pune viața în pericol dacă nu se intervine la timp. În funcție de dimensiunea și locația sa, dar și de simptomele pe care le prezinți, există mai multe opțiuni de tratament care se pot recomanda pentru a încetini creșterea anevrismului și a reduce riscul de ruptură sau disecție. În acele cazuri în care este necesară repararea anevrismului se poate opta fie pentru intervenția chirurgicală clasică, fie pentru procedura EVAR (repararea endovasculară a anevrismului de aortă).[4] Care sunt indicațiile acestei proceduri și ce presupune ea îți vom explica în rândurile de mai jos. null Generalități despre anevrismul de aortă Aorta reprezintă principalul vas de sânge din organism. Pornește de la nivelul inimii și străbate toracele (aorta toracică, cu trei porțiuni - rădăcina aortei și aorta ascendentă, crosa aortei și aorta descendentă toracică) și abdomenul (aorta abdominală), dând ramuri arteriale pentru întreg corpul. Prin anevrism de aortă se înțelege dilatarea unui segment aortic. Poate implica orice segment al aortei, însă cel mai adesea este localizat la nivelul aortei abdominale. Ceea ce îl face atât de periculos este faptul că, în cazul unei rupturi de anevrism, se poate produce o hemoragie letală. Tratamentul se stabilește în funcție de mărimea și de rata de creștere a anevrismului și poate consta în urmărire periodică sau într-o intervenție (minim invazivă ori chirurgicală). Dat fiind că intervențiile de urgență, în caz de anevrism rupt, sunt riscante, este important ca, odată diagnosticat, să se efectueze controale periodice, astfel încât, dacă este nevoie, să se poată interveni în limite de siguranță. Când este cazul să apelezi la un doctor? În majoritatea cazurilor, anevrismul de aortă abdominală nu provoacă simptome, ceea ce face diagnosticarea sa mai dificilă. Mai mult, este dificil de prezis evoluția lui: majoritatea sunt mici inițial și se mențin la dimensiuni reduse, altele cresc în timp, iar unele cresc rapid și se pot rupe (ruptura unui anevrism nu este obligatorie). Pe măsură ce anevrismul crește, pot apărea anumite simptome, inclusiv o senzație pulsatilă la nivelul ombilicului ori o durere profundă, constantă, la nivel abdominal sau posterior (durere de spate). Nu este însă neapărat necesar să aștepți apariția simptomelor pentru a merge la medic. Orice persoană cu vârsta de cel puțin 60 de ani și factori de risc asociați dezvoltării anevrismului de aortă abdominală (fumatul, istoric familial de anevrism de aortă, sexul masculin) ar trebui să se adreseze medicului, ca parte a procesului de screening. Cum sexul masculin și fumatul sunt doi dintre factorii care pot crește riscul de apariție a anevrismului de aortă abdominală, bărbații cu vârsta între 65 și 75 de ani, cu istoric de fumători, ar trebui să fie cel puțin o dată evaluați prin ecografie abdominală. Aceeași investigație poate fi recomandată și în cazul în care există istoric familial de anevrism de aortă abdominală. Nu există recomandări specifice în cazul femeilor – evaluarea în acest scop va fi făcută ținându-se cont de factorii de risc asociați. Indicațiile de intervenție nu se limitează însă la cele prezentate mai sus. Doctorul va decide în funcție particularitățile fiecărui caz. Când este indicată tratarea aortei dilatate? După cum menționam mai sus, există mai mulți factori de care se ține cont atunci când se stabilește cea mai bună opțiune de tratament, inclusiv dimensiunea anevrismului, localizarea acestuia și cât de repede crește, complexitatea intervenției, dar și starea generală de sănătate a fiecărui pacient.[3] Posibile indicații pentru repararea endovasculară a anevrismului de aortă sunt: prevenția rupturii; remiterea simptomelor; restabilirea fluxului sangvin normal; diametrul anevrismului >5cm; rata de creștere peste 0.5cm/an; riscul rupturii este mai mare decât cel asociat intervenției; hemoragie amenințătoare de viață, necontrolată. În ce constă procedura EVAR? EVAR este o procedură minim invazivă, care se efectuează în sala de angiografie, sub anestezie generală sau regională. În timpul procedurii, medicul intervenționist va efectua mici incizii la nivelul canalului inghinal (la rădăcina coapsei) bilateral pentru a vizualiza arterele femurale și, sub ecran radiologic, va introduce catetere până la nivelul zonei aortice afectate. Prin aceste catetere se introduc apoi stenturile-graft, adică acele dispozitive medicale cu ajutorul cărora se va corecta anevrismul, însă numai efectuarea unei aortografii pentru a evidenția anatomia aortei, localizarea anevrismului, precum și anatomia arterelor emergente. În acest caz, dispozitivul utilizat arată ca un tub cilindric, format dintr-un cadru subțire de metal (stentul) și graftul confecționat din diferite materiale (Dacron, politetrafluoroetilena). Dispozitivul este introdus colabat și, odată poziționat în zona afectată, va fi expandat și atașat de peretele arterial, până la nivelul arterelor iliace. Stentul menține graftul la nivelul anevrismului, în timp ce graftul permite curgerea sângelui și scade presiunea la nivelul peretelui aortic. În timp, dimensiunilor anevrismului și riscul de ruptură se reduc. La finalul procedurii se va efectua din nou o aortogramă pentru a pune în evidență localizarea stentului și pentru a ne asigura că nu există curgeri ale sângelui pe lângă stent. Cât durează operația de anevrism aortic depinde de complexitatea fiecărui caz în parte. Cât durează internarea după EVAR? În general, recuperarea după această procedură este mai rapidă decât recuperarea după operație clasică de anevrism aortic și mai puțin dureroasă, ceea ce înseamnă că nu va trebui să rămâi internat prea mult timp.[2] Perioada de internare pentru EVAR variază între 24 și 48 de ore, timp în care vor fi efectuate analize, investigații și procedura propriu-zisă. Te poți întoarce la viața ta, în numai câteva zile. Care sunt riscurile procedurii EVAR? Comparativ cu operația deschisă, repararea endovasculară a anevrismului de aortă presupune mai puține riscuri, motiv pentru care și este recomandată pacienților în vârstă sau care au și alte probleme medicale.[2] Totuși, există posibilitatea apariției anumitor complicații, inclusiv: afectarea vaselor, organelor și țesuturilor din jur prin manipularea instrumentelor; afectare renală; ischemie de membre inferioare (din cauza trombilor ce pot fi mobilizați distal, blocând fluxul de sânge la nivelul picioarelor); infecții sau sângerare la locul inciziei; sângerare; endoleak (curgerea sângelui în afara graftului și în interiorul anevrismului, cu risc de rupere); afectarea măduvei spinării. Hemostaza după procedura EVAR După terminarea procedurii, se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresiunea arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore și se indică păstrarea repausului la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Are ca efect obținerea hemostazei în doar două ore, pacientul putând astfel să-și miște piciorul în voie și să se ridice din pat. Ce se întâmplă după procedura EVAR? După finalizarea procedurii, vei rămâne sub supraveghere medicală. Ți se va face o electrocardiogramă de control și mai multe analize de sânge și vei bea cel puțin 2 litri de apă, pentru a elimina substanța de contrast. Înainte de a fi externat, vei primi toate recomandările necesare privind tratamentul medicamentos pe care trebuie să-l urmezi, când trebuie să revii la control și care sunt restricțiile de care trebuie să ții cont. Ce trebuie să faci după ce ieși din spital? Îți poți relua activitatea imediat, cu anumite precauții: Creșterea nivelului de activitatea se va face treptat (ex: plimbările scurte, pe suprafețe plane, sunt permite în primele zile, dar se recomandă să eviți urcarea sau coborârea scărilor); Nu ai voie să conduci sau să faci sport timp de cel puțin 2 zile; Nu ai voie să ridici nimic mai greu de 4,5 kg timp de 2 săptămâni după procedură. Este posibil ca în primele zile după externare să existe un anumit disconfort la nivel abdominal, să observi că nu ai poftă de mâncare și să apară constipația sau diareea. Astfel de simptome ar trebui să dispară însă în scurt timp.[1] Dacă ai trecut printr-o procedură EVAR, este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. Nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat și fă-ți regulat analizele de sânge. Procedura EVAR este mai puțin invazivă decât intervenția chirurgicală clasică, durata de spitalizare este mai scurtă și recuperarea mai rapidă. Totuși, nu este o procedură potrivită pentru toți pacienții și nici nu poate elimina cauza anevrismului. Pentru a stabili care este cea mai bună opțiune de tratament în cazul tău, este necesară mai întâi o consultație de specialitate. Dacă ai nevoie de ajutor sau informații suplimentare despre această procedură, inclusiv cât costă o operație de anevrism aortic, consultanții noștri îți stau la dispoziție pentru a-ți răspunde la toate întrebările. Sună la numărul de telefon dedicat sau completează formularul disponibil pe site și vei fi contactat în scurt timp. Bibliografie: “Aortic Aneurysm Repair - Endovascular - Discharge: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2022, medlineplus.gov/ency/patientinstructions/000236.htm. Accessed 29 Nov. 2022. “Aortic Aneurysm Repair - Endovascular: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2019, medlineplus.gov/ency/article/007391.htm. Accessed 29 Nov. 2022. “Endovascular Repair of Abdominal Aortic Aneurysms | Society for Vascular Surgery.” Vascular.org, 2022, vascular.org/patients-and-referring-physicians/conditions/endovascular-repair-abdominal-aortic-aneurysms. Accessed 29 Nov. 2022. “What Is Aortic Aneurysm?” NHLBI, NIH, 24 Mar. 2022, www.nhlbi.nih.gov/health/aortic-aneurysm. Accessed 29 Nov. 2022.
Vezi mai mult

Terapia Shockwave / Tratament boala cardiacă ischemică – artere calcifiate
Generalități despre terapia Shockwave Terapia Shockwave este o procedură complementară folosită în cazurile în care angioplastia cu balon sau cu stent nu se poate realiza în condiții de siguranță, din cauza calcifierilor severe. În procesul de ateroscleroză, pe pereții arterelor coronare se depun diverși produși sangvini, colesterol și calciu și se formează placa de aterom. În mod normal, aceste zone de stenoză pot fi dilatate cu ajutorul unui balon sau prin montarea unui stent, în cadrul procedurii de angioplastie coronariană. Există însă cazuri când leziunile sunt sever calcifiate. În aceste cazuri, medicul cardiolog intervenționist poate recurge la terapia Shockwave pentru a dezintegra calciul care obstruează artera. Ai putea avea nevoie de Shockwave dacă ai simptomele: Acest fenomen apare mai ales la bărbați, după vârsta de 70 de ani. Alți factori de risc sunt indicele masei corporale mare, diabetul, hipertensiunea arterială, nivelul crescut al fibrinogenului și al proteinei C-reactive. null Cât durează internarea? Terapia Shockwave se face în cadrul procedurii de angioplastie care are avantajul unei internări de scurtă durată și o perioadă de recuperare rapidă. În absența complicațiilor, pacientul rămâne internat în spital între 24 și 48 de ore. Riscuri Shockwave alergia la substanța de contrast sau unele medicamente apariția palpitațiilor (aritmii) sau a leșinurilor infarct miocardic (șansa de 1/10000 de pacienți) apariția de hematoame la locul de puncție Ce se întâmplă în timpul terapiei Shockwave Terapia Shochwave este o procedură care constă în administrarea de unde de șoc la nivelul leziunii coronariene. După ce s-a realizat anestezia locală, medicul cardiolog intervenționist face o puncție la nivelul plicii inghinale sau a brațului drept, pentru a accesa artera femurală, respectiv pe cea radială. La locul puncției este montată o teacă prin care este introdus un cateter prevăzut în capăt cuun balon. Acesta este avansat până la nivelul stenozei calcifiate. Prin intermediul balonului, cu ajutorul unui aparat special, se emit unde de șoc care ”fracturează” calciul premițând expandarea în condiții de siguranță a stentului și revascularizarea arterei. În anumite cazuri, stenozele sunt atât de calcifiate și de strânse încât este necesară terapia simultană prin rotablație și Shockwave. Strategia presupune introducerea cateterului de rotablație care va curăța calciul și va permite cateterului Shockwave să pătrundă la nivelul leziunii și, prin unde de șoc, să dezintegreze calcifierile, pentru a permite implantarea stentului.
Hemostaza După terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresia arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările.
În ambele cazuri de abord, pacientului i se va indica să păstreze repaus la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Acesta are ca efect obținerea hemostazei în doar două ore. Astfel, pacientul își poate mișca piciorul în voie și se poate ridica din pat. Ce dispozitive medicale sunt folosite? Stentul este un tub sub formă de rețea metalică cilindrică și are capacitatea de a menține artera coronară deschisă. Există mai multe tipuri de stenturi, de dimensiuni diferite, construite din oțel ( stenturi metalice simple ), aliaje de nichel, cobalt-crom, titan. Stenturile coronariene pot fi acoperite cu polimeri pe care sunt absorbite diferite medicamente, cu efect anticoagulant, antiinflamator și antiproliferativ. Aceste medicamente urmăresc să împiedice restenozarea arterei în acel punct (există un risc de restenozare de 20% în cazul implantării stentului metalic simplu). Acest risc se reduce la sub 1% în cazul folosirii de stent farmacologic activ, impregnat cu medicamente antiproliferative. Ce trebuie să faci după ce ieși din spital? Dacă ai trecut printr-o astfel de procedură, este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. Îți poți relua activitatea imediat. Nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat și fă-ți regulat analizele de sânge.
Vezi mai mult
Corectia defectului septal atrial / ventricular
Malformațiile congenitale cardiace (MCC) au o frecvență destul de ridicată: aproximativ 9 din 1.000 de copii se nasc cu o asemenea afecțiune. Malformațiile congenitale cardiace pot să apară în orice moment al vieții intrauterine și sunt consecința unei disfuncții a aparatului cardiovascular aflat în plină dezvoltare. Cele mai comune tipuri de MCC sunt următoarele: defectul septal atrial (DSA): presupune o comunicare anormală între cele două atrii (camerele superioare ale inimii, unde sângele se întoarce prin vene la inimă); defectul septal ventricular (DSV): se manifestă atunci când are loc o comunicare deficitară între cei doi ventriculi (camerele inferioare ale inimii, de unde sângele este pompat în artere). Presiunea din cavitățile stângi ale inimii (atriul și ventriculul stâng) este mai mare decât presiunea din cavitățile drepte ale inimii (atriul și ventriculul drept). Acesta este motivul pentru care un defect de sept atrial sau ventricular permite, în mod anormal, trecerea sângelui din cavitățile stângi în cavitățile drepte (sunt stânga-dreapta). Cantitatea de sânge care trece din partea stângă a inimii în cea dreaptă depinde de: mărimea defectului septal; diferența de presiune între cavități. Se ajunge astfel la creșterea volumului de sânge în partea dreaptă a inimii și în plămâni și la forțarea ventriculului stâng. Creșterea fluxului de sânge la nivelul ventriculului drept și a plămânilor face ca ventriculul drept să depună mai mult efort și să se dilate. În cele din urmă, ventriculul drept nu mai poate pompa eficient sângele spre plămâni. În timp, acest lucru duce la stagnarea sângelui la nivelul abdomenului, membrelor inferioare (se ajunge la insuficiență cardiacă dreaptă). Creșterea fluxului de sânge la nivelul plămânilor favorizează apariția unor modificări de structură, care vor determina apariția hipertensiunii pulmonare. În final, presiunea din cavitățile drepte o depășește pe cea din cavitățile stângi, iar în acel moment, șuntul se inversează, devenind șunt dreapta-stânga. Sunt mai multe tipuri de defecte de sept atrial/ventricular. În funcție de localizare, defectele de sept atrial se împart în: de tip ostium primum: este situat în partea de jos a septului atrial și este aproape întotdeauna însoțit de o anomalie a valvei mitrale sau valvei tricuspide. Din cauza localizării și complexității malformației, închiderea acestuia se face pe cale chirurgicală. de tip ostium secundum: este situat în zona centrală a septului care separă atriul stâng de atriul drept. Este cel mai frecvent tip de DSA și poate fi închis prin proceduri intervenționale, minim invazive. de tip sinus venos: este situat în apropiere de vărsarea venelor la nivelul atriului drept. de tip sinus coronar: sinusul coronar este vena cea mai importantă care drenează sângele provenit de la nivelul mușchiului inimii. El se deschide în atriul drept, iar DSA de tip sinus coronar apare când există o comunicare între această venă și atriul stâng. De asemenea, există mai multe tipuri de defecte septale ventriculare, în funcție de localizarea acestuia. de tip membranos (70 – 80%): cel mai frecvent la adulți, situat în apropierea valvei tricuspide. de tip muscular (5 – 20%): cel mai frecvent la nou născuți, se închide spontan, cel mai frecvent. de tip infundibular (outlet, dublu angajat subarterial) (5 – 7%): defectul septal ventricular este situat în zona anterosuperioară a septului interventricular și se poate complica cu insuficiență a valvei aortice. de tip inlet (5 – 8%): este situat sub valva tricuspidă. Ce presupune corecția defectului septal atrial/ventricular? În cele mai multe situații, defectele septale atriale se pot închide printr-o procedură minim invazivă. În cursul acesteia, medicul specializat în cardiologie intervențională introduce un dispozitiv „umbreluță” care împiedică sângele să circule anormal. Aceasta este o procedură minim invazivă, iar recuperarea pacientului este rapidă. Atunci când defectul este rezolvat pe cale intervențională sunt rezolvate simptomele defectului septal și astfel pacientul își poate continua normal viața. Dacă defectul septal este de dimensiuni mici, pacientul nu necesită tratament. Chiar și așa însă, pacientul trebuie monitorizat până la închiderea defectului. Există riscul să se dezvolte insuficiența cardiacă. Opțiunea chirurgicală trebuie cântărită cu atenție, se apelează la procedura intervențională numai în cazul defectelor septale care nu se închid de la sine. Complicațiile apar de cele mai multe ori atunci când defectul septal mare nu este tratat. null Când este indicată corecția defectului septal atrial/ventricular? Defectele septale atriale/ventriculare sunt înnăscute și multă vreme pacientul este asimptomatic (lipsa simptomelor depinde de dimensiune, localizare și diferența de presiune între cavitățile stângi ale inimii). Cu timpul, defectul septal atrial/ventricular se poate manifesta prin: creștere necorespunzătoare în greutate în cazul copiilor; dificultăți de respirație în timpul efortului; infecții pulmonare repetate; palpitații; oboseală; cianoza pielii și a unghiilor: o colorație albăstruie care indică scăderea încărcării cu oxigen a sângelui arterial; edeme la nivelul picioarelor. Unele malformații cardiace simple se pot închide spontan. Însă majoritatea defectelor septale necesită închidere intervențională sau chirurgicală înaintea dezvoltării sindromului Eisenmenger. Închiderea DSA este recomandată în următoarele cazuri: manifestarea simptomelor; persistența unui șunt stânga-dreapta, înainte de dezvoltarea unei hipertensiuni pulmonare fixe; prezența dilatării ventriculului drept; apariția unor accidente vasculare arteriale, ca urmare a trecerii unui cheag de sânge prin DSA în circulația sistemică. Închiderea DSV se recomandă în următoarele cazuri: semne de supraîncărcare de volum sau funcție scăzută a ventriculului stâng; DSV cu hipertensiune pulmonară nu foarte evoluată pacienți cu antecedente de endocardită infecțioasă. DSV-urile mici, în cazul cărora nu există afectare hemodinamică, nu se vor închide. Cum te pregătești de procedură? Procedura de corecție a defectului septal presupune mai mulți pași: examenul clinic complet al pacientului: medicul poate să-și dea seama cât de puternice sunt simptomele și cât de severă este afecțiunea. set complet de analize de sânge: este știut faptul că unele afecțiuni se dezvoltă în lipsa simptomelor. ecografie cardiacă transesofagiană: este o investigație în cursul căreia se folosește un tub flexibil care are în vârf un transductor, emițător de ultrasunete. Acest tub este introdus în esofag și cu ajutorul lui sunt vizualizate structurile cardiace. se elimină orice potențial focar infecțios, poate fi vorba despre infecție ORL sau infecții stomatologice. Ce se întâmplă în timpul procedurii? Unele malformații cardiace simple se pot închide spontan. Însă majoritatea defectelor necesită închidere intervențională sau chirurgicală înaintea dezvoltării sindromului Eisenmenger. Procedura se efectuează sub anestezie generală. Astfel, după anestezie, medicul cardiolog va efectua o incizie de mici dimensiuni la nivel inghinal. Prin această incizie, medicul va introduce un tub subțire, îngust și prin acesta, va introduce un cateter pe care îl va avansa prin vene până la nivelul inimii. În continuare, medicul va introduce de-a lungul cateterului dispozitivul de tip umbreluță (în acest moment dispozitivul este pliat). Îl va avansa până în dreptul defectului. Odată în poziția dorită, umbreluța, care prezintă două componente asemănătoare unor discuri atașate în porțiunea centrală, se va deschide și va obstrua defectul. Inițial, acest dispozitiv va fi menținut la nivelul defectului din cauza diferențelor de presiune între cavitățile stângi și drepte. În timp, urmează să fie încorporat la nivelul septului interatrial, devine parte a peretelui inimii. Astfel, imediat postprocedural pot persista mici defecte la marginea discurilor, dar acestea vor dispărea treptat. Procedura intervențională de închidere a defectelor nu se poate efectua în cazul tuturor defectelor. Nu se va efectua dacă există alte malformații cardiace care necesită intervenție chirurgicală, dacă amplasarea „umbreluței” afectează funcția sau structura formațiunilor din jur (valve, aortă), dacă defectul este prea mare sau dacă venele prin care se avansează cateterele sunt prea mici. Dacă medicul recomandă, pacientul poate avea nevoie de tratament medicamentos în următoarele 3-6 luni. Ce dispozitive medicale sunt folosite? Pentru închiderea malformațiilor congenitale cardiace de tipul defectului septal atrial sau defectului septal ventricular sunt folosite dispozitive biocompatibile de tip „umbreluță”. Acesta este un dispozitiv medical cu două discuri, prinse între ele. După implantare, dispozitivul sigilează septul atrial sau ventricular prin închiderea acestuia pe ambele părți. Poți vedea cum arată un astfel de dispozitiv de tip „umbreluță” în cadrul clinicii ARES. Ce se întâmplă după realizarea procedurii? După terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresia arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore, pentru a se evita sângerările. În ambele cazuri de abord, pacientului i se va indica repausul la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Acesta are ca efect obținerea hemostazei în doar două ore. Astfel, pacientul își poate mișca piciorul în voie și se poate ridica din pat. După efectuarea procedurii, pacientul are de parcurs următorii pași: transferare în cadrul unității de Anestezie și Terapie intensivă (ATI); monitorizare permanentă; administrare de tratament medicamentos, dacă este cazul; efectuarea mai multor examene clinice și investigații. Cât durează internarea? În cele mai multe cazuri, chirurgia cardiacă necesită o recuperare îndelungată și o durată de spitalizare mare. Corectarea defectului septal atrial/ventricular necesită o recuperare rapidă și o durată scurtă de spitalizare. În cele mai multe cazuri, pacientul nu trebuie să rămână spitalizat mai mult de 2 zile, în condițiile în care evoluția post intervenție este favorabilă și nu intervin complicații. Ce trebuie să faci după ce ieși din spital? Dacă ai fost supus unei astfel de proceduri, trebuie să revii la controlul cardiologic după 1 lună, după 3 luni, după 6 luni, în funcție de evoluție și de recomandarea medicului cardiolog. Imediat după externare vei face recuperare fizică. Care sunt riscurile și complicațiile posibile? Riscurile defectului septal atrial/ventricular sunt următoarele: reacții alergice la substanțele administrate; reacții la anestezice; fistule arteriovenoase la nivelul puncției vasculare; mici sângerari la nivelul puncției vasculare; febră; cefalee, migrenă; Infecție; embolie gazoasă aritmie cardiacă; extrem de rar: perforație cardiacă și tamponadă cardiacă (prin perforarea peretelui cardiac și sângerare în sacul pericardic care comprimă din exterior astfel mușchiul cardiac; hemoliză; embolizare sau migrare a umbreluței; eroziune a mușchiului cardiac la contactul cu proteza; accident vascular cerebral. Complicațiile sunt rare și riscul de complicații e scăzut printr-o pregătire corespunzătoare și o supraveghere permanentă a pacientului. Defectul septal atrial mic nu determină apariția complicațiilor și se închide spontan aproape întotdeauna în timpul copilăriei. Defectele septale atriale mari pot determina următoarele complicații: hipertensiunea pulmonară. sindromul Eisenmenger: din cauza apariției unor modificări structurale la nivelul arterelor pulmonare se dezvoltă o hipertensiune pulmonară pe parcursul mai multor ani și apare o inversare a direcției sângelui din cavitățile drepte în cavitățile stângi. Apare cianoza și prin stimularea producerii de globule roșii care ajută la creșterea aportului de oxigen în țesuturile periferice, apare poliglobulia care poate duce de asemenea la complicații. insuficiența cardiacă dreaptă: prin incapacitatea ventriculului drept de a îndeplini funcția de pompare cu stagnarea sângelui la nivel abdominal (determină balonare, scăderea apetitului, greața, vărsături) și la nivelul membrelor inferioare (cu apariția edemelor). aritmii cardiace: fibrilația atrială, flutterul atrial, tahicardia atrială și boala de nod sinusal. accident vascular cerebral (AVC): prin migrarea unui cheag de sânge format de exemplu la nivelul membrelor inferioare printr-un DSA mare la nivelul creierului. Defectele septale ventriculare mari pot determina următoarele complicații: insuficiența aortică; aritmie cardiacă (tulburări de ritm); lipsa creșterii (la copii); insuficiența cardiacă; endocardita infecțioasă (bacteriană); hipertensiune pulmonară. Care este prețul corecției defectului septal atrial/ventricular? Prețul corecției defectului septal atrial/ventricular se stabilește în funcție de starea pacientului, de gravitatea afecțiunii, de modul cum decurge intervenția, de evoluția post-operatorie. Pentru a afla imediat costurile acestei proceduri trebuie completat un formular simplu, urmând să fii contactat apoi de reprezentanții clinicii. Întrebări frecvente Mai pot face investigații RMN după implantarea „umbreluței”? - Da, la 3 luni de la implant se pot efectua investigații de tip RMN, indiferent de zona de investigat. „Umbreluța” trebuie înlocuită în timp? - Nu. Dispozitivul de închidere de tip „umbreluța” va rămâne permanent în peretele inter-atrial al pacientului, și este suficientă o singură intervenție pentru tratarea permanentă a malformației cardiace congenitale. „Umbreluța” poate suferi modificări în timp – poate „rugini”? - Nu. Umbreluta este formata dintr-un material biocompatibil, cu memoria formei, care nu suferă modificari de formă sau structură în timp. După implantarea „umbreluței” mai pot zbura cu avionul? - Da, fără restricții. După implantarea umbreluței mai pot face sport? - Da, după o perioadă care variază între 14 - 60 de zile, în funcție de tipul intervenției și sportul pe care dorești să îl practici. Defectul septal atrial/ventricular este o malformație congenitală cardiacă ce se poate rezolva printr-o intervenție de corectare care nu prezintă riscuri. Trebuie consultat medicul specialist ori de câte ori apar simptome îngrijorătoare.
Vezi mai mult

Revascularizarea ocluziilor coronariene cronice totale (CTO)
Ce este revascularizarea ocluziilor cronice totale? Revascularizarea percutană a ocluziilor coronariene cronice totale (CTO) reprezintă tratamentul minim invaziv al arterelor coronare care sunt blocate total sau aproape complet de o perioadă mai lungă de trei luni. Prin această procedură intervențională, ocluziile cronice de la nivelul arterelor coronare sunt dilatate cu ajutorul unuia sau mai multor stenturi. Procedura se face când în urma examentului cardiologic și a coronarografiei a fost pus diagnosticul de ocluzie coronariană cronică totală (CTO) Simptome Ai putea avea nevoie de revascularizarea percutană a CTO dacă ai următoarele simptome: Cât durează internarea? Fiind o procedură minim invazivă, revascularizarea percutană CTO beneficiază d eavantajul unei internări de scurtă durată. De obicei, pacienții rămân internați între 24 și 48 de ore și apoi se pot întoarce la activitățile obișnuite. Ce riscuri implică procedura? Revascularizarea percutană CTO este o procedură minim invazivă complexă, cu grad mare de dificultate care implică și câteva riscuri: Sângerare la locul puncției Deteriorarea arterei la locul de puncție Închidere bruscă a arterei coronare Ruperea arterei coronare Infarctul miocardic acut Ce se întâmplă în timpul revascularizării percutane a CTO? Procedura de revascularizare percutană CTO este asemănătoare angioplastiei coronariene și se efectuează într-o sală de angiografie, de către un medic cardiolog cu supraspecializare în cardiologie intervențională. Medicul face o mică puncție la nivelul arterei femurale sau radiale și montează o teacă sterilă (un tub mic de plastic). Prin această teacă medicul va ghida un cateter (o sondă foarte subțire care este prevăzută în vârf cu balon și/sau stent) până la nivelul arterelor coronare. După injectarea substanței de contrast, sub control radiologic, se pot observa ocluziile cronice totale. Medicul va înainta cateterul prin manevre speciale până la nivelul acestor leziuni și va poziționa stentul care va fi ulterior dilatat. Ce trebuie să faci după ce ieși din spital? Dacă ai trecut printr-o procedură de revascularizare percutană CTO, va fi nevoie să urmezi un tratament medicamentos indicat de medicul cardiolog și să revii la controlul cardiologic la 1,3 și 6 luni după intervenție. Îți poți relua activitatea imediat. Nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat și fă-ți regulat analizele de sânge.
Vezi mai mult

Tratament insuficiență mitrală - MitraClip
Insuficiența mitrală și regurgitarea mitrală La nivel global, insuficiența mitrală sau regurgitarea mitrală este una dintre cele mai frecvente afectări valvulare. De regulă, dacă este vorba de o formă ușoară, tratamentul nu este întotdeauna necesar. Forma severă a acestei valvulopatii poate cauza însă, în lipsa tratamentului adecvat, tulburări de ritm cardiac (aritmii) sau insuficiență cardiacă. Pentru tratarea acestei probleme se recurge, de obicei, la intervenții chirurgicale pentru înlocuirea sau repararea valvei mitrale. Tratamentul chirurgical nu reprezintă însă o opțiune pentru toți pacienții, în special pentru cei cu risc operator crescut. În astfel de cazuri este recomandată procedura MitraClip. [1][3] Ce reprezintă procedura MitraClip? Procedura MitraClip este o procedură intervențională minim invazivă recomandată în tratamentul regurgitării mitrale. Pe scurt, presupune introducerea până la nivelul valvei mitrale a unui dispozitiv sub formă de clips al cărui rol este acela de a uni porțiunile mijlocii ale foițelor valvei, creând un orificiu mitral dublu. Acest lucru îi va permite valvei mitrale să se închidă mai bine și va reduce regurgitarea, restabilindu-se fluxul astfel sangvin normal. [4] Ce este insuficiența mitrală? Inima noastră are patru camere: atriul stâng, atriul drept, ventriculul stâng și ventriculul drept. Valva mitrală este situată între atriul stâng și ventricul stâng și, în mod normal, ar trebui să acționeze ca un pasaj unidirecțional care să îi permită sângelui să treacă din atriu în ventricul, nu și înapoi. [2] Regurgitarea mitrală (RM) este o afecțiune care se caracterizează prin închiderea incompletă a valvei mitrale, ceea ce face ca o parte din sânge să se reîntoarcă din ventriculul stâng în atriul stâng. În consecință, pentru a asigura volumul necesar de sânge în corp, inima va fi suprasolicitată și, în timp, pacientul va resimți oboseală, dispnee (respirație dificilă) și se va ajunge la agravarea insuficienței cardiace. RM este una dintre cele mai frecvente afecțiuni valvulare. Există mai multe grade de regurgitare mitrală, în funcție de severitatea sa, insuficiența mitrală de gradul 1 și insuficiența mitrală de gradul 2 fiind cele mai ușoare. În cazul formelor ușoare, nu este întotdeauna necesar să se intervină pentru tratarea regurgitării mitrale. De exemplu, dacă ai fost diagnosticat cu insuficiență mitrală de gradul I, tratamentul recomandat ar putea presupune monitorizarea atentă a acesteia și schimbarea stilului de viață. Cât poți trăi cu insuficiență mitrală depinde de cauza sa, stadiul și severitatea bolii și de cât timp este prezentă această problemă. [3] Care sunt cauzele regurgitării mitrale? Cauzele regurgitării mitrale pot fi ischemice (ca și consecință a bolilor cardiace ischemice) sau non-ischemice. Acestea din urmă pot fi: Cauze degenerative (boli mixomatoase, degenerarea foițelor mitralei – două la număr: anterioară și posterioară, calcificarea inelului mitral); Endocardită; Boli reumatismale; Afecțiuni congenitale; Cardiomiopatii; Boli inflamatorii; Afecțiuni induse de medicamente; Traumatisme. Principalele cauze ale bolii de valvă mitrală rămân însă: Prolapsul de valvă mitrală (PVM); Bolile ischemice; Sindromul Marfan; Reumatismul articular. Regurgitarea mitrală mai poate fi degenerativă sau funcțională. Regurgitarea degenerativă este denumită și insuficiența mitrală primară și se datorează afectării foițelor valvei mitrale. Insuficiența mitrală funcțională, denumită și secundară, este provocată de mărirea cordului (așa cum se poate întâmpla în infarctul miocardic, insuficiență cardiacă, unele cardiomiopatii). Pacienții pot fi asimptomatici sau se pot prezenta cu semne și simptome ale insuficienței cardiace, precum dispnee sau edem pulmonar. Pe termen lung poate duce la dilatarea ventriculului stâng, fibrilație atrială, insuficiență cardiacă. Care sunt cauzele regurgitării mitrale? Cauzele regurgitării mitrale pot fi ischemice (ca și consecință a bolilor cardiace ischemice) sau non-ischemice. Acestea din urmă pot fi: Cauze degenerative (boli mixomatoase, degenerarea foițelor mitralei – două la număr: anterioară și posterioară, calcificarea inelului mitral); Endocardită; Boli reumatismale; Afecțiuni congenitale; Cardiomiopatii; Boli inflamatorii; Afecțiuni induse de medicamente; Traumatisme. Principalele cauze ale bolii de valvă mitrală rămân însă: Prolapsul de valvă mitrală (PVM); Bolile ischemice; Sindromul Marfan; Reumatismul articular. Regurgitarea mitrală mai poate fi degenerativă sau funcțională. Regurgitarea degenerativă este denumită și insuficiența mitrală primară și se datorează afectării foițelor valvei mitrale. Insuficiența mitrală funcțională, denumită și secundară, este provocată de mărirea cordului (așa cum se poate întâmpla în infarctul miocardic, insuficiență cardiacă, unele cardiomiopatii). Pacienții pot fi asimptomatici sau se pot prezenta cu semne și simptome ale insuficienței cardiace, precum dispnee sau edem pulmonar. Pe termen lung poate duce la dilatarea ventriculului stâng, fibrilație atrială, insuficiență cardiacă. Care sunt simptomele regurgitării mitrale? Semnele și simptomele insuficienței mitrale depind de severitatea și de rapiditatea instalării acestei condiții. Printre cele mai frecvente se numără însă: Oboseala puternică (oboseală la efort); Palpitații (ai senzația că inima ta bate prea repede sau prea tare ori că sare o bătaie; de obicei, acest lucru tinde să se întâmple când stai întins pe partea stângă); Amețeli bruște; Lipotimii (leșinuri); Suflu cardiac (sunet provocat de fluxul sangvin, ce poate fi perceput cu ajutorul unui stetoscop); Dispnee (dificultăți de respirație); Aritmie; Umflarea gleznelor și picioarelor (edem). [3][2] De cele mai multe ori, insuficiența mitrală este ușoară și progresează lent. De aceea, pot trece ani până la apariția simptomelor. Există și situații când afecțiunea se dezvoltă brusc (de ex. uneori în infarctul miocardic) și în acest caz, simptomele se instalează acut. Diagnosticarea insuficienței mitrale Procesul de diagnosticare a regurgitării mitrale începe cu anamneza și examenul clinic, urmate de unul sau mai multe teste și investigații. Printre cele mai comune se numără: Ecocardiografia - arată structura valvei mitrale și permite evaluarea fluxului sangvin; poate confirma diagnosticul de insuficiență mitrală și determina severitatea acesteia; Electrocardiografia - măsoară activitatea electrică a inimii și poate detecta tulburările de ritm cardiac asociate cu insuficiența mitrală; Radiografia - permite evaluarea dimensiunilor camerelor inimii; RMN - oferă imagini detaliate ale inimii și poate ajuta la obținerea mai multor informații privind severitatea insuficienței mitrale, dar și dimensiunea și funcția ventriculului stâng; Test de efort sau test de stres - arată modul în care inima funcționează în condiții de efort; Coronarografia - permite vizualizarea arterelor inimii, oferind informații importante despre structura și funcțiile acesteia. [3] Care sunt riscurile MitraClip? Complicațiile sunt rare și pot fi evitate printr-o pregătire și supraveghere corespunzătoare. Complicațiile posibile includ: Reacții alergice la administrarea substanței de contrast, inclusiv insuficiența renală; Reacții la compușii anestezici; Fistule arteriovenoase la locul puncției; Sângerări, hematom la locul puncției; Febră; Cefalee (durere de cap), migrenă; Infecții la locul puncției; Embolie gazoasă; Aritmii cardiace; Accident ischemic tranzitor sau accident vascular cerebral – risc redus prin efectuarea de rutină a ETE, pentru a exclude prezența trombilor; Stenoza mitrală iatrogenă – deși nu a fost descrisă în studiile efectuate, există un risc al acestei complicații, mai ales în cazul implantării mai multor clipuri; Creșterea gradientului transmitral; Defect septal atrial iatrogen; Intervenție chirurgicală necesară în cazul rezultatelor nesatisfăcătoare – rar. Ce se întâmplă în timpul procedurii MitraClip? Procedura se efectuează în sala de angiografie. Se pregătește locul de abord prin îndepărtarea părului din zona inghinală, se efectuează asepsia locală și se administrează tratament anticoagulant; Medicul intervenționist va efectua mici incizii la nivelul canalului inghinal (la rădăcina coapsei) pentru a vizualiza artera femurală; La acest nivel, se va introduce o teacă; ulterior, pe teacă se introduce un cateter-ghid; Cateterul va fi ghidat sub ecran radiologic până la nivelul atriului drept; Se injectează substanța de contrast și se efectuează angiograme repetate, pentru a vizualiza regurgitarea mitrală și pentru a verifica locul cateterului; Va fi puncționat septul interatrial (puncție transseptală); Se va introduce un nou cateter pe ghid, care va fi fixat în una din cele patru vene pulmonare (vena pulmonară superioară); Pe cateterul-ghid va fi introdus în atriul stâng sistemul MitraClip, care, sub imagine ecografică, va fi poziționat la nivelul valvei, astfel încât „brațele” dispozitivului să fie dispuse perpendicular pe foițele valvei; Odată ce s-a poziționat optim, dispozitivul MitraClip va fi avansat către ventriculul stâng; când medicul confirmă poziția corectă și reducerea regurgitării, clipul va fi detașat; în caz contrar va fi repoziționat; uneori, poate fi montat un al doilea clip; Se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresia arterei folosite ca abord; pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările; în ambele cazuri de abord, este indicată păstrarea repausului la pat; în anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale; acesta se montează în sala de angiografie, imediat după terminarea intervenției; AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale, având ca efect obținerea hemostazei în doar două ore; astfel, pacientul își poate mișca piciorul în voie și se poate ridica din pat. Întrebări frecvente Cât durează internarea după tratamentul MitraClip? Comparativ cu chirurgia cardiacă, procedura Mitraclip are avantajul unei recuperări rapide și a unei scurte durate de spitalizare. Durata de spitalizare este, în general, sub o săptămână, dacă evoluția post intervenție este favorabilă și fără complicații. În mod normal, ar trebui să poți pleca acasă după 2-3 zile. Ce dispozitive medicale sunt folosite pentru procedura MitraClip? Sistemul MitraClip reprezintă un cateter ghid și un sistem care conține la capătul său clips-ul și permite delivrarea lui la nivelul foițelor valvei. Clips-ul are două „brațe” fiecare cu o porțiune centrală („gripper”) care, prin unire, facilitează unirea celor două foițe ale valvei mitrale. Ce trebuie să faci după ce ieși din spital? Dacă ai fost supus unei proceduri MitraClip, trebuie să revii la controlul cardiologic la o lună, la trei luni și apoi o dată la șase luni, în funcție de evoluție. Imediat după externare vei face recuperare fizică. Vei urma un tratament cu aspirină și antiagregant plachetar timp de aproximativ trei luni, la indicația medicului. Care este prețul procedurii MitraClip? Colegii noștri îți stau la dispoziție pentru a-ți răspunde la toate întrebările referitoare la această procedură, inclusiv cele privind prețul acesteia. Dacă vrei să știi care este prețul procedurii MitraClip sau care este prețul unei operații a valvei inimii, tot ce trebuie să faci este să ne suni sau să completezi formularul disponibil pe site și vei contactat în cel mai scurt timp de către unul dintre consultanții noștri. Insuficiența mitrală este o afecțiune ce trebuie monitorizată constant și care, în lipsa tratamentului adecvat, poate duce la apariția unor probleme grave de sănătate. Tratamentul standard pentru regurgitarea mitrală este cel chirurgical, dar acesta nu este o opțiune potrivită pentru toți pacienții și presupune mai multe riscuri. În astfel de cazuri, este de preferat să se apeleze la procedura MitraClip, care permite tratarea insuficienței mitrale pe cale minim invazivă. Bibliografie: Fiorilli, Paul N., et al. „Transcatheter Mitral Valve Replacement: Latest Advances and Future Directions.” Annals of Cardiothoracic Surgery, vol. 10, no. 1, Jan. 2021, pp. 85–95, www.ncbi.nlm.nih.gov/pmc/articles/PMC7867435/, 10.21037/acs-2020-mv-21. Accessed 29 Sept. 2022. „What Is Mitral Valve Regurgitation?” WebMD, WebMD, 15 Sept. 2016, www.webmd.com/heart-disease/what-is-mitral-valve-regurgitation. Accessed 29 Sept. 2022. „Mitral Valve Regurgitation - Symptoms and Causes.” Mayo Clinic, 2022, www.mayoclinic.org/diseases-conditions/mitral-valve-regurgitation/symptoms-causes/syc-20350178. Accessed 29 Sept. 2022. „Transcatheter mitral valve repair” Uptodate.com, 2022, www.uptodate.com/contents/transcatheter-mitral-valve-repair. Accessed 29 Sept. 2022.
Vezi mai mult

Angioplastie carotidiana / Tratament boala carotidiana, atac ischemic vascular, AVC
Arterele carotide sunt vase de sânge foarte importante. Situate de o parte și de alta a gâtului, sunt responsabile de alimentarea creierului cu sânge oxigenat. Stenoza arterelor carotide, adică îngustarea acestora ca urmare a depunerii de depozite de grăsime pe pereții arteriali, poate duce la blocarea parțială sau completă a fluxului sangvin către creier și la producerea unui accident vascular cerebral (AVC). Există două opțiuni de tratament pentru arterele înfundate. Se poate recurge fie la endarterectomie, ce este o operație de carotidă, fie, atunci când aceasta este prea riscantă pentru pacient, la o procedură numită angioplastie carotidiană cu plasare de stent, despre care vei afla mai multe mai jos.[1] Generalități despre angioplastia carotidiană Angioplastia carotidiană este o intervenție pe arterele carotide, necesară, după cum am spus, atunci când acestea sunt blocate sau îngustate de placă de aterom, și recomandată atunci când metodele chirurgicale tradiționale nu sunt fezabile sau sunt prea riscante. Această intervenție este efectuată prin amplasarea unui filtru de protecție antiembolie și montarea unui stent din Nitinol. Stentul menține artera deschisă și scade riscul ca aceasta să se îngusteze din nou. Cui i se adresează angioplastia carotidiană? Angioplastia carotidiană poate fi recomandată atât ca metodă de tratament, cât și ca metodă de prevenție. Posibile indicații pentru această procedură sunt: Grad de stenozare a arterei carotide de 70% sau mai mult; Tratamentul pacienților cu AVC sau atac ischemic tranzitor (AIT – atac cerebral minor); Endarterectomia prezintă riscuri prea ridicate pentru pacient (posibile contraindicații pentru intervenția chirurgicală tradițională sunt boala pulmonară severă, infarctul miocardic recent, angina instabilă sau insuficiență cardiacă congestivă severă);[4] Stenoza se află într-un loc dificil de ajuns prin endarterectomie; Pacientul a suferit o intervenție chirurgicală la gât sau la carotidă în trecut; Pacientul a fost expus la radiații în zona gâtului.[1][2] null Cum îți poți da seama că ai nevoie de angioplastie carotidiană? Ca și în cazul altor boli vasculare, în stadiile incipiente, o carotidă înfundată nu produce simptome. Adesea, nu există niciun semn de alarmă până la producerea unui AIT sau AVC. În acest caz, ai putea observa simptome precum: Pierderea bruscă a vederii, vedere încețoșată sau alte tulburări de vedere; Slăbiciune, furnicături sau amorțeală pe o parte a feței, pe o parte a corpului ori într-un braț sau picior; Dificultăți bruște la mers; Pierderea echilibrului; Lipsa de coordonare; Amețeli și/sau confuzie bruscă; Dificultăți de vorbire (afazie); Confuzie; Cefalee bruscă severă; Probleme cu memoria; Dificultăți la înghițire (disfagie).[3] În ce constă procedura de angioplastie carotidiană? Procedura de angioplastie carotidiană se efectuează într-o sală de angiografie, de către un medic cardiolog intervenționist, și decurge astfel: Se face o puncție fie la nivelul arterei femurale (zona inghinală), fie la nivelul arterei radiale (încheietura mâinii); Odată făcută puncția milimetrică, medicul cardiolog introduce în artera aleasă ca abord un tub gol (teacă arterială) prin care introduce apoi o serie de ghiduri și catetere (sonde, tuburi subțiri) cu care avansează prin ghidaj radioscopic până la originea arterei carotide (în interiorul arterelor nu sunt terminații nervoase, așa că nu vei simți trecerea cateterelor prin artere); Folosind aceste catetere, medicul cardiolog injectează substanța de contrast pe baza de iod care realizează opacifierea arterelor carotidiene și, prin expunerea la raze X, observă fluxul sangvin și eventualele blocaje (substanța de contrast poate provoca o senzație temporară de căldură pe o parte a feței); Dacă se găsesc stenoze, se pătrunde prin acestea cu un ghid subțire, se amplasează un filtru de protecție antiembolie în scopul de a proteja creierul în cazul dizlocării unei plăci de aterom și se traversează stenoza cu un stent din Nitinol autoexpandabil care se fixează de-a lungul stenozei carotidiene.[2] Prin aceasta intervenție se restabilește fluxul sangvin spre creier și se elimină riscul unui AVC. Stentul menține artera deschisă și scade riscul ca aceasta să se îngusteze din nou. Cât durează internarea după angioplastia carotidiană? Angioplastia carotidiană prezintă avantajul unei internări de scurtă durată și a unei perioade scurte de convalescență. Perioada de internare variază între 24 și 48 de ore, timp în care vor fi efectuate analize, investigații și procedura de coronarografie. Majoritatea persoanelor sunt externate după 24 de ore, dacă totul decurge așa cum ar trebui (nu apar complicații, starea pacientului este stabilă și rezultatele testele efectuate nu indică vreo problemă).[2] Care sunt riscurile procedurii de angioplastie carotidiană? Chiar dacă este vorba de o procedură minim invazivă, angioplastia carotidiană presupune și ea anumite riscuri. Lista acestora poate include: Atac cerebral – în timpul intervenției se pot forma cheaguri de sânge care se desprind și pot ajunge la creier; folosirea filtrului de protecție antiembolie și a anticoagulantelor reduc acest risc; Alergia la substanță de contrast sau unele medicamente; Apariția de hematoame la locul de puncție; Leziuni cerebrale; Restenoza în stent; Infarct; Insuficiență renală (riscul este mai ridicat în cazul pacienților care au deja probleme cu rinichii); Convulsii.[1] Hemostaza după procedura de angioplastie carotidiană După terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresiunea arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările. Pentru a evita sângerarea de la locul de inserare a cateterului, este indicat repausul la pat. În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Acesta are ca efect obținerea hemostazei în doar două ore, ceea ce înseamnă că îți vei putea mișca piciorul și te vei putea ridica din pat mult mai repede. Ce dispozitive medicale sunt folosite în timpul procedurii de angioplastie carotidiană? Unul dintre dispozitivele medicale folosite în timpul procedurii de angioplastie este stentul. Acesta este un tub realizat dintr-o rețea metalică și are capacitatea de a menține artera deschisă. Există mai multe tipuri de stenturi, de dimensiuni diferite, construite din oțel (stenturi metalice simple), aliaje de nichel, cobalt-crom, titan. De asemenea, acestea pot fi acoperite cu polimeri pe care sunt absorbite diferite medicamente, cu efect anticoagulant, antiinflamator și antiproliferativ. Aceste medicamente urmăresc să împiedice restenozarea arterei în acel punct (există un risc de restenozare de 20% în cazul implantării stentului metalic simplu). Acest risc se reduce la sub 1% în cazul folosirii de stent farmacologic activ, impregnat cu medicamente antiproliferative. Un alt dispozitiv medical folosit în timpul procedurii de angioplastie carotidiană este acel filtru sau dispozitiv de protecție embolică. După cum îi spune și denumirea, rolul său este acela de prinde orice resturi care se pot desprinde de la nivelul zonei îngustate a arterei în timpul procedurii.[2] Zona pe unde a fost introdus cateterul poate rămâne sensibilă, umflată și învinețită timp de câteva zile. Poate exista o mică zonă de decolorare sau un mic nodul în zona puncției. Este posibil să ți se recomande să eviți activitățile intense și ridicarea de greutăți timp de 24 de ore după procedură.[2] Ce trebuie să faci după ce ieși din spital? Dacă ai trecut printr-o procedură de angioplastie carotidiană, este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. Îți poți relua activitatea imediat. Nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat și fă-ți regulat analizele de sânge. Angioplastia carotidiană poate reduce șansele de a suferi un accident vascular cerebral. Nu poate elimina însă cauza problemei și nici preveni formarea, în timp, a plăcii de aterom, a cheagurilor de sânge și a altor probleme la nivelul arterelor carotide. Pentru a preveni stenoza arterelor carotide, va trebui să faci anumite alegeri în ceea ce privește stilul de viață, de la schimbarea stilului alimentar până la cât de des faci mișcare.[1] Care este prețul unei proceduri de angioplastie carotidiană? Colegii noștri îți stau la dispoziție pentru a te informa cu privire la toate aspectele procedurii, inclusiv asupra prețului. Știm că uneori recomandările medicale pot părea complicate și pot naște confuzii. De aceea, suntem aici pentru a-ți oferi informații corecte, personalizate cazului tău. Pentru a sta de vorbă cu un ARES Helper, ne poți suna tu sau poți folosi formularul de contact și te contactăm noi! Bibliografie: „Angioplasty and Stent Placement - Carotid Artery: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2017, medlineplus.gov/ency/article/002953.htm. Accessed 21 Nov. 2022. „Carotid Angioplasty and Stenting - Mayo Clinic.” Mayoclinic.org, 2022, www.mayoclinic.org/tests-procedures/carotid-angioplasty-and-stenting/about/pac-20385111. Accessed 21 Nov. 2022. Fulghum, Debra. „Carotid Artery Disease: Causes, Symptoms, Tests, and Treatment.” WebMD, WebMD, 19 Sept. 2008, www.webmd.com/heart-disease/carotid-artery-disease-causes-symptoms-tests-and-treatment. Accessed 21 Nov. 2022. Saleem, Taimur, and Donald T Baril. „Carotid Artery Stenting.” Nih.gov, StatPearls Publishing, 25 July 2022, www.ncbi.nlm.nih.gov/books/NBK470541/. Accessed 21 Nov. 2022.
Vezi mai mult
Video
Galerie Foto Dr. Ștefan Moț