Fibrilație atrială – cauze, simptome, tratament
Distribuie:
Cuprins
Fibrilația atrială
Fibrilație atrială reprezintă un tip de aritmie. Află din acest articol detalii despre ce este fibrilația, care sunt simptomele ce o pot semnala, din ce cauze apare și care sunt metodele de tratament pe care le poate recomanda medicul.
Ce este Fibrilația atrială?
Afectiunea de fibrilație atrială este cea mai frecventă aritmie cardiacă (ritm anormal al inimii). Deși în mod normal nu pune viața în pericol, poate cauza simptome supărătoare. În plus, poate produce complicații precum insuficiența cardiacă și accident vascular cerebral ischemic. Trebuie menționat că, asociat cu sindromul Wolff-Parkinson-White, fibrilația atrială poate determina frecvențe cardiace foarte mari și poate degenera în fibrilație ventriculară, care este o aritmie potențial letală.
În mod normal, impulsul electric ia naștere la nivelul nodului sinoatrial și este condus ulterior la atrii și apoi la ventriculi prin intermediul nodului atrio-ventricular (NAV). În fibrilația atrială impulsurile iau naștere la nivelul unui focar anormal, determinând o activitate anormală, haotică a atriilor. Doar o parte din aceste impulsuri sunt conduse către ventriculi, restul fiind blocate de către NAV, protejând astfel inima de frecvențe foarte crescute.
Tipuri de Fibrilație Atrială



Există patru tipuri de fibrilație atrială: paroxistică, persistentă, fibrilație atrială persistentă de lungă durată și permanentă (cronică). Fibrilația atrială este o boală progresivă, de aceea, în peste 50% din cazuri pacienții cu fibrilație atrială paroxistică vor prezenta fibrilație atrială persistentă și ulterior permanentă.
Întrucât activitatea atrială este haotică, acest lucru favorizează formarea trombilor (cheaguri de sânge) în inimă, trombi care pot migra ulterior în circulația sistemică determinând complicații serioase, cel mai frecvent accident vascular cerebral ischemic. De aceea, acești pacienți necesită de obicei tratament anticoagulant, în absența contraindicațiilor.
Fibrilația atrială Paroxistică reprezintă episoade intermitente, de durată variabilă, dar sub 7 zile, care pot ceda brusc, fără intervenție sau prin tratament specific (de obicei în primele 24 de ore).
Acest tip de fibrilație atrială poate fi asimptomatic. Tratamentul său implică efectuarea unor schimbări în ceea ce privește stilul de viață, precum evitarea cafeinei și reducerea nivelului de stres, pe lângă administrarea medicamentelor prescrise de medic în scop preventiv.
Fibrilația atrială Persistentă are o durată peste șapte zile, necesită de obicei tratament specific (medicamentos sau conversie electrică prin șoc electric extern) pentru restabilirea ritmului cardiac normal (ritm sinusal) sau pentru controlul frecvenței cardiace.
Și în cazul acestui tip de fibrilație atrială pot fi necesare, în scop preventiv, schimbări ale stilului de viață și administrarea unor medicamente prescrise de medic.
Fibrilație atrială persistentă de lungă durată
Acest tip de fibrilație atrială durează cel puțin un an fără întrerupere și este, de regulă, asociată cu afectarea structurii cordului, iar din acest motiv, tratarea sa reprezintă o provocare. Medicamentele care sunt administrate pentru menținerea ritmului cardiac normal sunt, adesea, ineficiente și este posibil să fie necesare tratamente mai invazive, precum:
- Cardioversie electrică;
- Ablație realizată prin cateter;
- Implant de pacemaker.
Fibrilația atrială Permanentă (cronică)– fibrilația atrială cu durata de peste un an.
Acest tip de fibrilație atrială poate dura un an sau mai mult, în cazul în care, în urma tratamentului, bătăile inimii nu revin la ritmul normal. Drept urmare, pacientul trebuie să discute cu medicul cu privire la continuarea sau încetarea tratamentului.
Fibrilația atrială permanentă (cronică) poate duce la simptome severe, la scăderea calității vieții și la creșterea riscului de apariție a unui eveniment cardiac major. [1]
Fibrilația atrială este o boală progresivă, de aceea, în peste 50% din cazuri pacienții cu fibrilație atrială paroxistică vor prezenta fibrilație atrială persistentă și ulterior permanentă.
Întrucât activitatea atrială este haotică, acest lucru favorizează formarea trombilor (cheaguri de sânge) în inima, trombi care pot migra ulterior în circulația sistemică determinând complicații serioase, cel mai frecvent accident vascular cerebral ischemic. De aceea, acești pacienți necesită de obicei tratament anticoagulant (de tip anticoagulant oral, Trombostop), în absența contraindicațiilor.
Care sunt cauzele fibrilației atriale?
Inima este formată din patru camere: două superioare, atriile, și două inferioare, ventriculele. În camera dreaptă superioară (atriul drept) se află nodul sinusal. Acesta este pacemakerul natural al inimii.
În nodul sinusal se produce un impuls electric. În mod normal, acest impuls electric călătorește prin cele două camere superioare ale inimii și apoi trece în camerele inferioare prin nodul atrioventricular. Această trecere a semnalului electric prin camerele inimii produce contracția mușchiului cardiac care permite expulzarea sângelui către artere.
În cazul fibrilației atriale, impulsurile electrice din camerele superioare ale inimii sunt haotice. Nodul atrioventricular este bombardat cu impulsuri electrice care încearcă să ajungă în ventricule. Nu toate aceste impulsuri electrice trec mai departe în ventricule, astfel că atriile se contractă mai rapid decât ventriculele, rezultând bătăi neregulate ale inimii, de exemplu, fibrilații la inimă.
Care sunt semnele fibrilației atriale
Semnele ce pot indica o fibrilație atrială pot lipsi la unele persoane. În cazul în care există semne de fibrilație atrială, acestea variază de la persoană la persoană.
Iată care sunt simptomele comune asociate cu fibrilație atrială:
- Palpitații;
- Lipotimii;
- Scăderea capacității de efort;
- Durere în piept;
- Aritmii cardiace;
- Dificultăți de respirație;






Factori de risc fibrilație atrială
Printre factorii de risc ce pot duce la fibrilație atrială se află unele aspecte ce țin de stilul de viață, precum obezitatea sau consumul de alcool, care, atunci când este în exces, poate provoca fibrilații atriale.
Există însă și alți factori care nu pot fi controlați, precum:
- Vârsta: fibrilația atrială apare mai frecvent la persoane cu vârste înaintate;
- Boli cardiovasculare: pacienții cu istoric cardiovascular sunt mai predispuși la fibrilația atrială;
- Hipertensiune arterială: dacă hipertensiunea arterială nu este controlată medicamentos, riscul apariției fibrilației crește;
- Boli cronice: bolile endocrinologice, diabetul, bolile renale sau pulmonare predispun la apariția fibrilațiilor atriale;
- Istoricul familial: dacă în familie există membri care au suferit de fibrilație atrială, crește riscul.
Complicațiile fibrilației atriale
Chiar dacă fibrilația atrială nu este în sine o afecțiune care să pună viața în pericol, complicațiile pe care le poate da sunt destul de grave:
Accident vascular cerebral (AVC)
În cazul persoanelor cu fibrilație atrială, în atrii se formează cheaguri de sânge care pot fi dislocate de la nivelul inimii și ajunge ulterior la nivelul creierului. Acolo, aceste cheaguri pot bloca circulația sângelui, provocând un AVC (accident vascular cerebral). Această complicație a fibrilației atriale poate fi ținută sub control cu medicație anticoagulantă sau tratată prin metoda Watchman.
Insuficiență cardiacă
Netratată, fibrilația atrială slăbește mușchiul cardiac și poate duce la insuficiență cardiacă.
Diagnosticul fibrilației atriale
Pentru a pune diagnosticul de fibrilație atrială, medicul cardiolog va face anamneza pacientului, însoțită de o examinare clinică și câteva investigații.
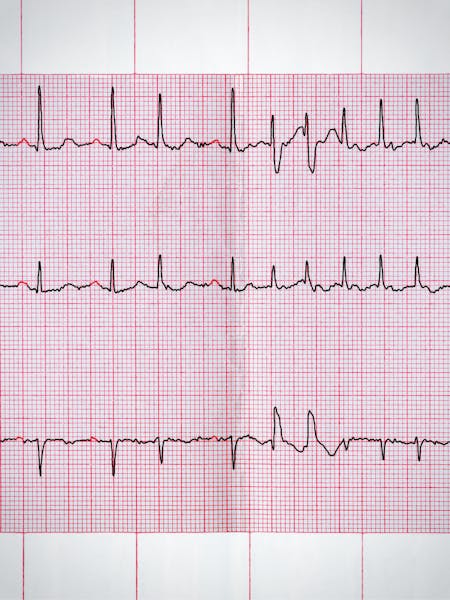
Medicul va efectua mai întâi examinarea fizică, pentru a verifica pulsul, tensiunea arterială și plămânii. Pentru a identifica fibrilația atrială, o EKG (electrocardiogramă) este necesară - prin aceasta se înregistrează impulsurile electrice ale inimii, timp de câteva secunde. [2]
Dacă fibrilația atrială nu apare în timpul electrocardiogramei, medicul îți va recomanda să porți un monitor EKG sau să efectuezi un alt tip de test. Alte investigații care au rol în procesul de stabilire a diagnosticului de fibrilație atrială sunt:
Tratamentul fibrilației atriale
Orice schemă de tratament pentru fibrilație atrială este stabilită de medic, în funcție de tipul și de gravitatea afecțiunii, precum și de gradul în care aceasta afectează calitatea vieții pacientului. În general, scopul tratamentului este să restabilească ritmul normal al inimii și să prevină formarea de cheaguri de sânge care pot provoca AVC.
Ritmul normal al inimii poate fi restabilit prin:
- Tratament medicamentos: medicamentele anti-artimice administrate oral sau intravenos pot restabili ritmul inimii, în anumite cazuri de fibrilații.
- Cardioversie electrică;
- Ablație fibrilației atriale: atunci când ritmul normal al inimii nu poate fi restabilit medicamentos sau prin cardioversie electrică, se utilizează o metodă minim invazivă prin care sunt practic distruse (arse) celulele responsabile de generarea impulsului electric haotic.
- Închiderea auriculei atriului stâng, prin procedura Watchman pentru fibrilația atrială: este o intervenție minim invazivă care permite închiderea spațiului în care se formează în mod normal cheaguri de sânge, la pacienții cu fibrilație atrială, prevenind astfel accidentul vascular cerebral.

Cum se tratează fibrilația atrială? Proceduri disponibile la MONZA ARES
Întrebări frecvente
Iată câteva întrebări și răspunsuri cu privire la fibrilație atrială:
Cât se poate trăi cu fibrilația atrială?
Nu există statistici care să arate estimări cu privire la cât se poate trăi cu fibrilație atrială. Situația diferă de la pacient la pacient și de gravitatea afecțiunii, dacă există sau nu complicații. [3]
Se vindecă fibrilația atrială?
Fibrilația atrială se vindecă în cazul unor persoane, atunci când urmează tratamentul și fac schimbările în stilul de viață pe care le recomandă medicul. Atunci când pacienții au tipul de fibrilație atrială permanentă (cronică), există însă riscul ca tratamentul să nu fie eficient.
Cum să îngrijești pacientul cu fibrilație atrială?
Îngrijirea pacientului cu fibrilație atrială implică aspecte precum:
- Să te asiguri că ia la timp medicamentele prescrise de medic;
- Dacă poți, să îl ajuți să respecte recomandările medicului cu privire la schimbările stilului de viață pe care este benefic să le facă, de exemplu, să evite consumul de alcool și de excitanți (precum cafeina), să aibă o dietă sănătoasă și echilibrată.
Mergi regulat la consult cardiologic de rutină, deoarece în unele cazuri, fibrilația atrială poate fi identificată în fază timpurie, iar cu ajutorul tratamentelor medicale și a schimbărilor stilului de viață, se pot preveni înrăutățirea afecțiunii și complicațiile.
Surse de informare:
1. McDermott, Annette. “Types of Atrial Fibrillation: Symptoms, Treatment, and More.” Healthline, Healthline Media, 10 June 2020, www.healthline.com/health/atrial-fibrillation/types-of-atrial-fibrillation, accesat la data de 13 ianuarie 2023;
2. Cherney, Kristeen. “What You Need to Know about Atrial Fibrillation.” Healthline, Healthline Media, 9 Nov. 2021, www.healthline.com/health/living-with-atrial-fibrillation, accesat la data de 13 ianuarie 2023;
3. “Atrial Fibrillation: Prognosis, Life Expectancy.” WebMD, WebMD, www.webmd.com/heart-disease/atrial-fibrillation/atrial-fibrillation-prognosis-life-expectancy#091e9c5e81f99320-1-3, accesat la data de 13 ianuarie 2023.
Distribuie:
Afecțiuni mai noi
- Pleurezie: cauze, simptome, diagnosticare și metode de tratament
- Infecțiile respiratorii: tipuri, cauze, simptome și metode de tratament
- Cord pulmonar cronic: cauze, simptome, tratament
- Rinita cronică: cauze, simptome, diagnosticare și metode de tratament
- Anomalia Ebstein: simptome, diagnostic și metode de tratament





