Embolizare hemangiom / Tratament minim invaziv tumori benigne
| Anestezie | generală |
| Durată procedură | 30-60 min |
| Durată spitalizare | 24 h |
Distribuie:
Cuprins
Generalități despre hemangiom
Termenul de hemangiom este folosit pentru a descrie o formațiune tumorală benignă (necanceroasă), un „ghem” de vase sanguine în exces, vizibile la piele. Hemangioamele pot fi prezente încă de la naștere sau pot apărea mai târziu în viață.
Sunt cele mai frecvente tumori benigne ale copilului, cele mai multe dintre ele fiind nesemnificative, și se identifică drept un semn din naștere. Hemangioamele cresc în primul an de viață și apoi, de obicei, se remit într-un interval variabil de timp, de obicei până la vârsta de 10 ani, fără a rămâne semne foarte vizibile.
Pot să apară oriunde în corp, dar cel mai frecvent apar pe fața, pe scalp, pe piept sau pe spate. În 80% din cazurile cutanate sunt hemangioame unice. Atunci când sunt multiple, ele se asociază de obicei și cu prezența la nivelul organelor (mai ales a ficatului).
Deși în majoritatea cazurilor hemangioamele nu sunt periculoase și se pot reabsorbi spontan, în anumite situații pot provoca complicații și necesită tratament medical. Una dintre opțiunile de tratament disponibile în astfel de cazuri este procedura de embolizare a hemangiomului.
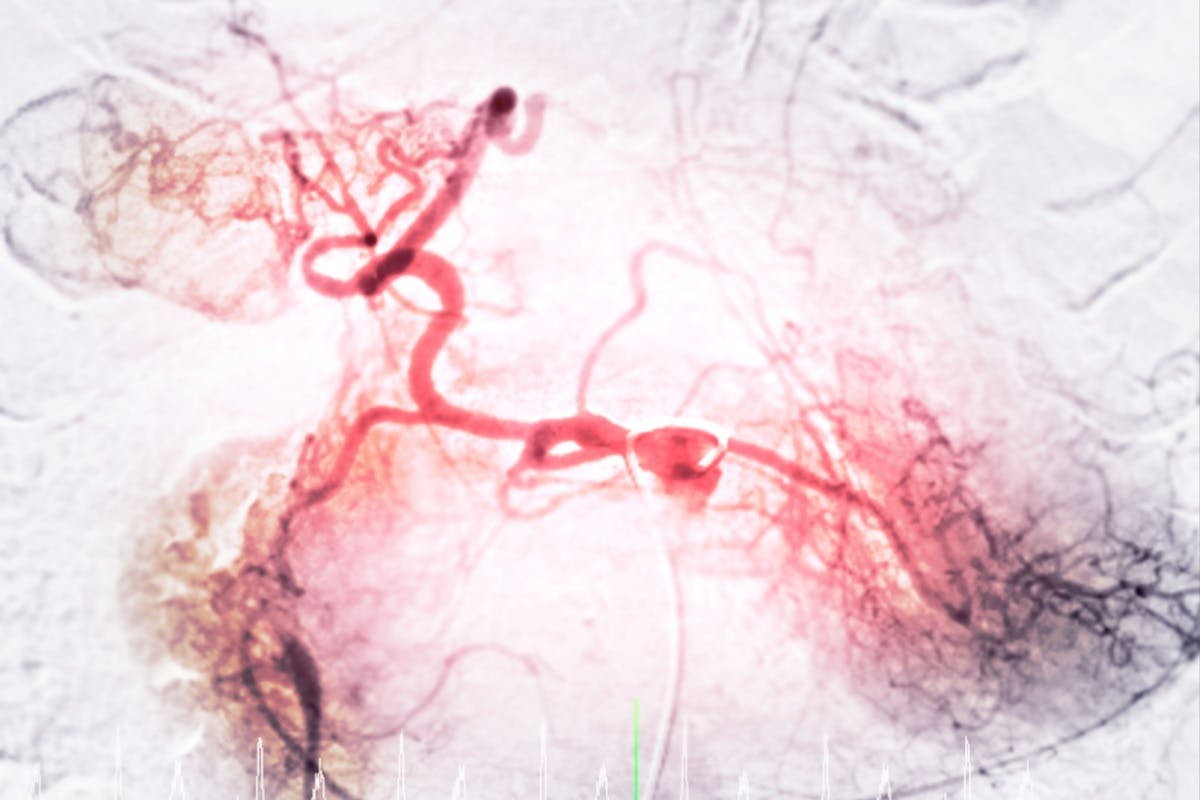
Ce reprezintă embolizarea hemangiomului?
Embolizarea este o procedură medicală minim invazivă care implică blocarea fluxului de sânge către hemangiom prin intermediul unui material special. Această metodă reduce alimentarea tumorii, determinând scăderea dimensiunilor acesteia și prevenirea complicațiilor.
Procedura este efectuată sub ghidaj imagistic și constă în inserarea unui cateter printr-o arteră, de obicei la nivelul coapsei. Prin acest cateter se injectează apoi substanțe speciale („lipici”, alcool sau particule) care închid vasele și opresc alimentarea cu sânge a hemangiomului.
Substanțele utilizate se împart în două categorii: materiale absorbabile sau nonabsorbabile. Primele nu sunt însă utile pe termen lung și se utilizează de obicei atunci când se temporizează operația de hemangiom. Ele se resorb într-un timp variabil, astfel că hemangiomul va reapărea.
Această metodă evită intervențiile chirurgicale cu incizii și suturi.
Beneficiile procedurii de embolizare hemangiom
- Minim invazivă: nu necesită incizii mari sau recuperare prelungită.
- Durată redusă a recuperării: majoritatea pacienților se recuperează rapid și pot reveni la activitățile zilnice într-un timp scurt.
- Rapidă: durata procedurii de embolizare a hemangiomului este relativ scurtă, între 30 și 60 de minute.
- Eficiență ridicată: reduce dimensiunea tumorii și simptomele asociate.
- Risc redus de complicații: comparativ cu alte proceduri, riscurile asociate embolizării sunt minime.
Când se recomandă embolizarea hemangiomului?
Hemangioamele nu necesită în mod obișnuit tratament. În cazuri selecționate, emboloterapia poate fi utilizată (mai ales în caz de urgență): hemangioame complicate cu hemoragie sau alte anomalii ale organelor vecine, datorată insuficienței cardiace secundare.
Procedura poate fi utilizată pentru stabilizare la pacienții care urmează a fi supuși intervenției chirurgicale (ex: în caz de fenomen Kasabach-Merritt, înainte de operația pentru hemangiom hepatic ori de cea pentru hemangiom vertebral).
Contraindicații embolizare hemangiom
Embolizarea nu este recomandată în toate cazurile. Potențialele contraindicații pot include:
- alergie la substanțele de contrast sau orice alte substanțe utilizate în timpul procedurii;
- probleme de coagulare a sângelui;
- insuficiență renală severă.
Dacă un pacient este sau nu un candidat potrivit pentru o procedură de embolizare a hemangiomului se stabilește după o evaluare atentă a particularităților cazului acestuia, cu luarea în considerare a tuturor potențialelor riscuri și compararea acestora cu beneficiile procedurii.
Cum te pregătești pentru embolizare?
 1. Vei efectua un set complet de analize de sânge
1. Vei efectua un set complet de analize de sânge 2. Nu vei mânca și nu vei bea apă
2. Nu vei mânca și nu vei bea apă
Cât durează internarea?
Embolizarea hemangiomului este o procedură cu durată de spitalizare scurtă, de circa 24 de ore. După procedura de embolizare, pacientul va fi sub supraveghere medicală permanentă până a doua zi, când va fi externat.
Care sunt riscurile procedurii de embolizare a hemangiomului?
Complicațiile sunt rare și sunt evitate printr-o pregătire și supraveghere corespunzătoare. Complicațiile posibile includ:
- reacții alergice la administrarea substanței de contrast, inclusiv insuficiență renală;
- reacții la compușii anestezici;
- fistule arteriovenoase la locul puncției;
- sângerări la locul puncției;
- febră;
- cefalee (durere de cap), migrenă;
- infecții;
- embolie gazoasă;
- rar, substanțele utilizate pot avea efect iritant testicular, ceea ce duce la durere locală pentru câteva zile; de obicei, medicamentele antialgice sunt suficiente pentru dispariția simptomelor și nu există consecințe;
- foarte rar se poate produce recanalizarea venelor afectate (la luni sau chiar ani postprocedural) în ciuda unei proceduri reușite inițial; în acest caz, se reintervine minim invaziv sau chirurgical.
Ce se întâmplă în timpul unei embolizări de hemangiom?

Procedura se efectuează într-un laborator de angiografie, de către medicul intervenționist radiolog. Se practică de obicei sub anestezie generală. După asepsie locală, medicul va efectua o mică incizie în zona inghinală pentru a evidenția artera femurala pe care va fi introdusă o teacă. Pe această teacă se introduc diferite catetere care vor fi avansate până la nivelul arterei care alimentează hemangiomul.
Se efectuează angiografii pentru a pune în evidență anatomia exactă a anomaliei vasculare și pentru a se asigura locația dorită a cateterului. Ulterior, pe cateter va fi eliberată la nivelul vasului substanța aleasă pentru embolizare, până când fluxul de sânge la nivelul anomaliei va fi întrerupt. Întreaga operație va fi reevaluată angiografic.
După terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresiunea arterei folosite ca abord.
Riscuri Embolizare
Complicațiile sunt rare și sunt evitate printr-o pregătire și supraveghere corespunzătoare. Complicațiile posibile includ:
• reacții alergice la administrarea substanței de contrast, inclusiv insuficiență renală
• reacții la compușii anestezici
• fistule arteriovenoase la locul puncției
• sângerari la locul puncției
• febră
• cefalee (durere de cap), migrenă
• infecții
• embolie gazoasă
• rar, substanțele utilizate pot avea efect iritant testicular, ceea ce duce la durere locală pentru câteva zile. De obicei, medicamentele antialgice sunt suficiente pentru dispariția simptomelor (paracetamol, ibuprofen) și nu există consecințe
• de asemenea, foarte rar se poate produce recanalizarea venelor afectate (la luni sau chiar ani postprocedural) în ciuda unei proceduri reusite inițial. În acest caz se reintervine minim invaziv sau chirurgical.
Ce se întâmplă în timpul unei embolizări de hemangiom
Hemangioamele pot fi închise cu ajutorul unor catetere mici care ajung la nivelul vaselor care asigură sângele în malformație, fără a fi necesare incizii sau suturi. Pe acest cateter se eliberează substanțele ( „lipici”, alcool, diverse particule) utilizate la închiderea vasului.
Substanțele utilizate se împart în două categorii: materiale absorbabile sau nonabsorbabile. Primele nu sunt însă utile pe termen lung și se utilizează de obicei atunci când se temporizează intervenția chirurgicală. Ele se resorb întru-un timp variabil, astfel că hemagiomul va reapărea.
Procedura se efectuează într-un laborator de angiografie, de către medicul interventionist radiolog. Se practică de obicei sub anestezie generală. După asepsie locală, medicul va efectua o mică incizie în zona inghinală pentru a evidenția artera femurala pe care va fi introdusă o teacă, pe aceasta se introduc diferite catetere care vor fi avansate până la nivelul arterei care alimentează hemangiomul. Se efectuează angiografii pentru a pune în evidență anatomia exactă a anomaliei vasculare și pentru a se asigura locația dorită a cateterului. Ulterior pe cateter va fi eliberată la nivelul vasului substanța aleasă pentru embolizare, până când fluxul de sânge la nivelul anomaliei va fi întrerupt. Întreaga operație va fi reevaluată angiografic.
După terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresiunea arterei folosite ca abord.
Ce se întâmplă după procedură?
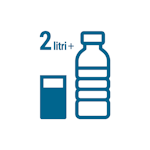 1. Vei bea cel puțin 2 litri de apă, pentru a elimina substanța de contrast.
1. Vei bea cel puțin 2 litri de apă, pentru a elimina substanța de contrast. 2. Ti se va monitoriza pulsul, tensiunea și temperatura
2. Ti se va monitoriza pulsul, tensiunea și temperatura 3. Pansamentul de la locul puncției se scoate la 12-24 de ore.
3. Pansamentul de la locul puncției se scoate la 12-24 de ore. 4. Vei fi externat
4. Vei fi externat
Ce trebuie să faci după ce ieși din spital?
Este indicat să te odihnești și să limitezi activitatea fizică pentru câteva zile după embolizare. Se recomandă în special evitarea unor activități precum urcarea sau coborârea scărilor, ridicarea obiectelor grele ori alte activități fizice intense.Vei putea face în schimb plimbări zilnice scurte - ajută la prevenirea unor complicații precum constipația sau formarea de cheaguri de sânge. Majoritatea pacienților își pot relua activitățile obișnuite într-un interval de câteva zile. Este posibil să resimți o ușoară durere sau disconfort, care pot fi gestionate cu analgezice.
Se mai recomandă aplicarea de comprese reci pe locul puncției și monitorizarea cu atenție a acestuia pentru semne de infecție (roșeață, durere, umflătură). Dacă observi astfel de semne, contactează-ți medicul imediat!
În plus, dacă ai trecut printr-o procedură de embolizare, este important să revii la control așa cum ți-a recomandat medicul intervenționist și să respecți tratamentul indicat de acesta. Trebuie reținut și faptul că în anumite situații pot fi necesare mai multe embolizări.
Embolizarea hemangiomului este o procedură sigură și eficientă. Dacă ai un hemangiom și ești interesat de această opțiune de tratament ori dacă vrei să afli mai multe informații despre indicațiile acestei proceduri în cazul unui tip anume de hemangiom (ex: embolizarea de hemangiom vertebral) sau care sunt tarifele practicate pentru această procedură ori alte tipuri de intervenții (ex: când este recomandată operația pentru hemangiom vertebral și care este prețul ei), consultanții noștri îți stau la dispoziție pentru a-ți răspunde la toate întrebările și a te ajuta să faci alegerile potrivite pentru sănătatea ta!
Surse:
- „Embolization”, Cleveland Clinic, 22 July 2022, my.clevelandclinic.org/health/treatments/23512-embolization-procedure. Accesat la 11 Dec. 2024.
- „Catheter Embolization”, Radiologyinfo.org, Radiological Society of North America, 2024, www.radiologyinfo.org/en/info/cathembol. Accesat la 11 Dec. 2024.
- „Hemangiomas - Vascular Malformations”, American Academy of Orthopaedic Surgeons, 2024, orthoinfo.aaos.org/en/diseases--conditions/hemangioma. Accesat la 11 Dec. 2024.
- Pal, Amrita, et al. „Liquid Embolic Agents for Endovascular Embolization: A Review”, Gels, vol. 9, no. 5, 4 May 2023, p. 378, pmc.ncbi.nlm.nih.gov/articles/PMC10217684/, https://doi.org/10.3390/gels9050378. Accesat la 11 Dec. 2024.
Distribuie:
Procedurile Noastre
- Investigații cardiologie
- Investigații neurologie
- Bolile valvelor și ale vaselor inimii
- Investigații imagistice
- Aritmii cardiace
- Defecte (malformații) cardiace din naștere
- Bolile vaselor de sânge
- Fibroid Center
- Boli oncologice si tratamente tumorale
- Bolile valvelor și ale vaselor inimii la copii
- Boli ale aparatului genital masculin
- Boli cerebrale și ale coloanei vertebrale
- Boli ale articulațiilor



