Discectomie cervicala cu DiscoGel / Tratament hernie de disc cervicala
| Anestezie | locală |
| Durată procedură | 30min |
| Durată spitalizare | 6 h |
Distribuie:
Cuprins
Hernia de disc cervicală este una dintre cele mai comune cauze ale durerii de gât sau de braț. Severitatea sa poate varia. Dacă în unele cazuri simptomele sunt ușoare, în altele această boală poate avea un impact negativ semnificativ asupra calității vieții persoanei afectate, putând chiar să-i pună viața în pericol. Ca în cazul oricărei alte afecțiuni, există mai multe metode de tratament la care se poate apela, de la cel medicamentos până la operația pentru hernie de disc.[4]
Una dintre procedurile minim invazive la care se poate recurge atunci când tratamentul conservator nu oferă rezultate și se dorește evitarea intervenției chirurgicale este discectomia cervicală cu DiscoGel.[1][3]
Generalități despre hernia de disc cervicală
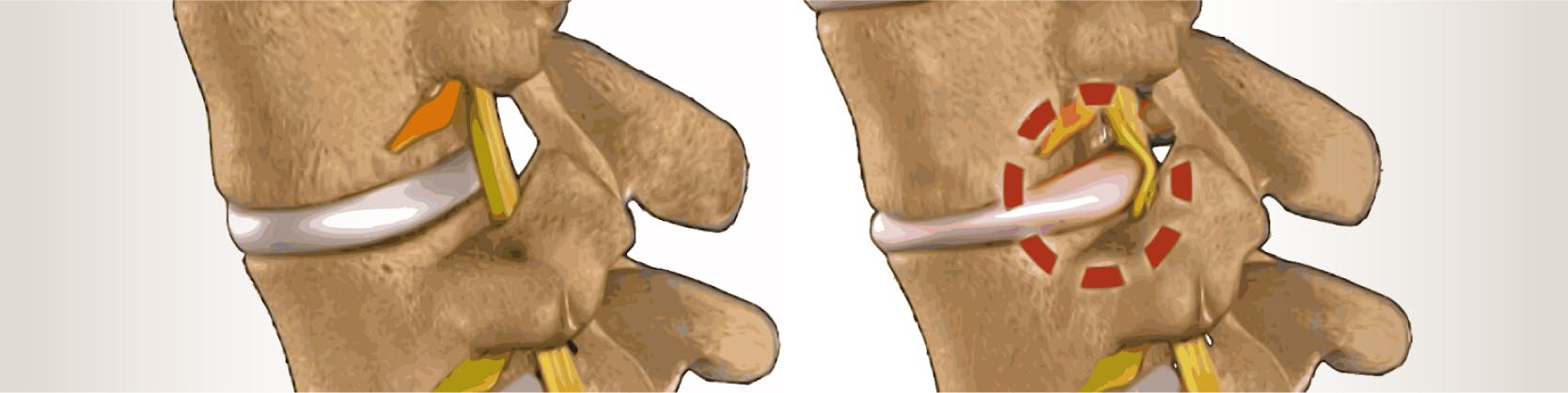
Un disc intervertebral este o structură cartilaginoasă compusă din trei componente: un nucleu pulpos interior, un inel fibros exterior și plăci terminale care ancorează discurile de vertebrele adiacente. Herniile de disc apar atunci când o parte sau tot nucleul pulpos iese prin inelul fibros al discului intervertebral[4], cauzând durere severă și constantă. Poate duce și la compresia rădăcinilor nervoase, ceea ce, după cum am menționat deja, va afecta calitatea vieții.
În ceea ce privește cauzele herniei de disc, aceasta poate apărea în urma unor traumatisme sau a accidentărilor. Dacă nu se poate găsi o cauză anume, vorbim despre hernie de disc idiopatică.
Una dintre cele mai frecvente afecțiuni ale coloanei vertebrale o reprezintă hernia de disc cervicală, care are ca și manifestare durerea la nivelul brațelor. Cel mai adesea, herniile de disc cervicale apar la nivelul C5-C6 și C6-C7.
De obicei, este întâlnită la persoane cu vârsta cuprinsă între 30 și 50 de ani și peste 60% dintre cazuri sunt diagnosticate în rândul femeilor.[4]
Care sunt simptomele herniei de disc cervicale?
Hernia cervicală se caracterizează de anumite modele (pattern-uri) ale simptomelor, în funcție de nivelul afectării, astfel:
- C4-C5 – posibila durere a umărului și slăbiciune a mușchiului deltoid, de obicei fără parestezii (amorțeală);
- C5-C6 – slăbiciune a bicepsului și a mușchilor extensori ai brațului; parestezii, durere care poate merge până la nivelul policelui (degetul mare de la mână); sediu foarte frecvent al herniei de disc;
- C6-C7 – slăbiciune a tricepsului și a mușchilor extensori ai degetelor, durere, parestezii până la nivelul degetului mijlociu; de asemenea, sediu frecvent al lezării coloanei cervicale;
- C7-T1 – se observă slăbiciune la strângerea mâinii; durere și parestezii la nivelul degetului 5.
Cel mai adesea, simptomele herniei de disc cervicale apar spontan, deși afectarea cervicală poate fi consecința unui traumatism sau leziuni la acest nivel. Durerea apare secundar compresiei pe care nucleul pulpos o face pe nervii care își au originea la nivelul măduvei cervicale. Această durere se transmite pe traiectul nervului și este astfel resimțită de-a lungul brațului, în zonele inervate de nervul afectat. În plus, pacientul poate relata și amorțeli, furnicături ale brațelor, până la nivelul degetelor și chiar slăbiciune musculară.
Durerea poate fi surdă sau ascuțită și se poate intensifica dacă gâtul este mișcat sau poziționat într-un anumit fel.[2]

Cum se pune diagnosticul de hernie de disc cervicală?
Procesul de diagnosticare a herniei de disc cervicale începe cu anamneza și examenul clinic complet. Ulterior, protocolul diagnostic este completat de teste imagistice precum:
- RMN (imagistică prin rezonanță magnetică) – este cel mai bun test diagnostic; evidențiază orice leziune nervoasă;
- CT cu mielograma – poate evidenția leziuni mai subtile, dar presupune iradiere (este necesară injectare de substanță de contrast în canalul medular), ceea ce face ca această investigație să nu se efectueze de rutină; CT fără mielograma nu este util, în general, pentru diagnosticul herniei cervicale; de regulă, această investigație este recomandată pacienților care nu pot efectua un RMN;[4]
- Electromiograma (EMG) – este un test care presupune stimularea electrică a unor nervi și mușchi de la nivelul brațelor/picioarelor cu scopul de a diferenția între leziunile nervoase și cele musculare; ajută și la diferențierea diferitelor afecțiuni nervoase care asociază durere la nivelul brațelor.
Cum se tratează hernia de disc cervicală?
Tratamentul herniei de disc cervicale este, în majoritatea cazurilor, non-chirurgical. Când se operează hernia de disc? Intervenția chirurgicală este recomandată doar dacă alte metode de tratament nu s-au dovedit eficiente.[4]
Iată care sunt principalele tipuri de tratamente la care se poate apela:
- Tratament conservator – până la îndepărtarea cauzei durerii (compresia nervoasă) se pot administra medicamente anti-inflamatorii; în cazuri severe, se pot administra steroizi, dar doar pentru o perioadă limitată (aproximativ o săptămână);
- Tratament chirurgical – presupune efectuarea unor intervenții cunoscute sub denumirea de discectomie anterioară sau posterioară, cu sau fără fuziune; este indicat în cazul lipsei de răspuns la tratament conservator și în caz de afectare severă, cu efect benefic rapid; pentru un rezultat optim, cu minime consecințe, este însă nevoie de prezența unui specialist în chirurgia spinală;
- Tratament minim invaziv – poate consta în intervenție percutanată cu DiscoGel (etanol gelifiat), o procedură efectuată de un specialist în abordul percutanat al coloanei vertebrale, sau nucleoplastie.
Care sunt avantajele discectomiei cu DiscoGel?
Discectomia cu DiscoGel este o procedură ce oferă mai multe avantaje importante. Lista acestora include:
- Marker radioopac – locul leziunii poate fi vizualizat chiar și după mai multe luni;
- Decompresie aproape imediată, cu conservarea inelului;
- Nu se cunosc reacții alergice;
- Fără inflamație;
- Fără durere secundară intervenției;
- Nu permite colapsul (prăbușirea) discului vertebral, deci nu asociază compresie interdiscală;
- Pot fi corectate mai multe leziuni în cadrul aceleiași ședințe;
- Conservă discul pe durată vieții;
- Rezultate rapide: în 3-5 săptămâni, cu reluarea activității după 5 săptămâni (comparativ cu o perioadă de așteptare de 3 luni după intervenția chirurgicală);
- Urmărirea la peste 5 ani nu a evidențiat recidive;
- Nu presupune cicatrice;
- Conservă țesutul din jur;
- Nu necesită anestezie generală.
În ce constă procedura unei discectomii cervicale cu DiscoGel?
Discectomia cervicală cu DiscoGel se efectuează în laboratorul de angiografie, sub anestezie locală, ceea ce înseamnă că vei conștient pe tot parcursul acesteia. Vei fi rugat să te întinzi pe o masă specială, întins pe spate (decubit dorsal)[1] și, după asepsia locală, se va injecta substanța (DiscoGel – alcool gelifiat) la nivelul porțiunii proeminente a discului, responsabilă de compresia pe nerv. Abordul este dinspre anterior și lateral.
Gelul din componența substanței împiedică migrarea alcoolului și facilitează drenajul apei din sacul de hernie în interiorul discului, scăzând în acest fel presiunea exercitată pe nerv. Odată realizat acest lucru, durerea dispare foarte rapid. Un grad de disconfort poate fi resimțit câteva săptămâni postprocedural (până la 6 săptămâni).
Procedura poate fi încheiată prin injectarea de medicamente antiinflamatoare/steroizi între discurile vertebrale, la nivelul herniei corectate, asigurând o recuperare mai rapidă.
În funcție de dimensiunea discului și a herniei, cantitatea de DiscoGel care se poate injecta variază între 0,2 și 0,8 ml. Pentru a facilita procedura, se utilizează seringi de 1ml. Înainte de injectare, gelul trebuie să fie bine omogenizat.
Cum te pregătești pentru tratamentul herniei de disc cervicale cu DiscoGel?
Înainte de efectuarea acestei proceduri va trebui să faci mai multe teste de sânge și investigațiile imagistice necesare (RMN, EMG). Anunță-ți medicul dacă suferi de alergii sau alte afecțiuni medicale. În cazul în care urmezi un tratament medicamentos, pune-i la dispoziție o listă cu medicamentele pe care le iei. Este posibilă să fie necesară întreruperea administrării unora dintre acestea.
Ți se va cere, de asemenea, să nu consumi alimente sau lichide cu câteva ore înainte de intervenție.

Cât durează internarea după discectomia cervicală?
Discectomia cervicală este o procedură cu durată de spitalizare scurtă. După procedură, vei rămâne sub supraveghere medicală câteva ore, după care vei putea pleca acasă. În acest timp vei bea cel puțin 2 litri de apă, pentru a elimina substanța de contrast, și ți se va monitoriza pulsul, tensiunea și temperatura. Înainte de externare vei primi toate instrucțiunile necesare privind genul de activități pe care poți să le desfășori și ce ar trebui să eviți.
Care sunt riscurile discectomiei cervicale?
Deși este vorba de o procedură minim invazivă, sigură, există totuși riscul apariției anumitor complicații. Acestea sunt însă rare și pot fi evitate printr-o pregătire și supraveghere corespunzătoare. Printre posibilele complicații ce pot apărea se numără:
- Reacții alergice la administrarea substanței de contrast, inclusiv insuficiență renală;
- Reacții la compușii anestezici;
Rata de eșec a metodei intervenționale este foarte scăzută (0.7%), dar în această situație poate fi necesară intervenția chirurgicală.
Ce se întâmplă după tratamentul herniei de disc cervicale cu DiscoGel?
Ameliorarea simptomelor se observă, de regulă, în câteva săptămâni postprocedural (1-6 săptămâni), cu reluarea activității fizice după circa 5-6 săptămâni (vs 3 luni în cazul chirurgiei). Având în vedere timpul scurt de recuperare după operația de hernie de disc, merită să te interesezi în legătură cu operația minim invazivă pentru hernie de disc, preț și opțiuni de finanțare.
Ce trebuie să faci după ce ieși din spital?
După externare, va trebui să revii pentru controale periodice și să respecți întocmai indicațiile medicului privind un eventual tratament medicamentos și reluarea activitățile normale.
Discectomia cervicală cu DiscoGel este o procedură minim invazivă cu ajutorul căreia se poate evita o intervenție chirurgicală atunci când tratamentul conservator al herniei de disc cervicale nu are efect. Comparativ cu operația pentru hernie de disc, durata spitalizării este mai scurtă, riscurile sunt mai mici iar recuperarea mult mai rapidă. Consultanții noștri îți stau la dispoziție pentru a-ți răspunde la întrebările suplimentare legate de această procedură. Completează formularul disponibil pe site-ul nostru și vei contactat în cel mai scurt timp sau poți suna la numărul de telefon dedicat și solicită informații complete, inclusiv despre hernia de disc operație preț, disponibilitate sau alte detalii.
Medici care efectuează această procedură la MONZA ARES
Bibliografie:
- Bellini, M., et al. „Percutaneous Injection of Radiopaque Gelified Ethanol for the Treatment of Lumbar and Cervical Intervertebral Disk Herniations: Experience and Clinical Outcome in 80 Patients.” American Journal of Neuroradiology, vol. 36, no. 3, 13 Nov. 2014, pp. 600–605, www.ncbi.nlm.nih.gov/pmc/articles/PMC8013056/, 10.3174/ajnr.a4166. Accessed 4 Nov. 2022.
- „Herniated Disc – Symptoms, Causes, Prevention and Treatments.” Aans.org, 2022, www.aans.org/en/Patients/Neurosurgical-Conditions-and-Treatments/Herniated-Disc. Accessed 4 Nov. 2022.
- Kuhelj, Dimitrij, et al. „Efficacy and Durability of Radiopaque Gelified Ethanol in Management of Herniated Discs.” Radiology and Oncology, vol. 53, no. 2, 1 June 2019, pp. 187–193, www.ncbi.nlm.nih.gov/pmc/articles/PMC6572487/, 10.2478/raon-2019-0026. Accessed 4 Nov. 2022.
- Samir Sharrak, and Yasir Al Khalili. „Cervical Disc Herniation.” Nih.gov, StatPearls Publishing, 29 Aug. 2022, www.ncbi.nlm.nih.gov/books/NBK546618/. Accessed 4 Nov. 2022.
Distribuie:
Procedurile Noastre
- Investigații cardiologie
- Investigații neurologie
- Bolile valvelor și ale vaselor inimii
- Investigații imagistice
- Aritmii cardiace
- Defecte (malformații) cardiace din naștere
- Bolile vaselor de sânge
- Fibroid Center
- Boli oncologice si tratamente tumorale
- Bolile valvelor și ale vaselor inimii la copii
- Boli ale aparatului genital masculin
- Boli cerebrale și ale coloanei vertebrale
- Boli ale articulațiilor


