Ablatie tahicardie jonctionala / Tratament tahicardie joncțională
| Anestezie | locală/generală |
| Durată procedură | 1-3 h |
| Durată spitalizare | 24-48 h |
Distribuie:
Cuprins
Tahicardia joncțională este o formă de tahicardie supraventriculară, un tip de tulburare de ritm cardiac cauzată de o problemă în zona dintre camerele superioare și inferioare ale inimii, cunoscută sub denumirea de nod atrioventricular. Există mai multe metode de tratament la care se poate apela pentru a readuce ritmul cardiac la normal. Una dintre acestea este ablația cardiacă, realizată prin cateter.[2]
Generalități despre ablația de tahicardie joncțională
Ablația cu cateter reprezintă o metodă de tratament minim invazivă, cu un profil de siguranță crescut, utilizată pentru diferite tahiaritmii (ritmuri rapide și anormale ale inimii). Trebuie menționat că, în general, aritmiile necesită tratament medicamentos cronic, de aceea, ablația poate fi o metodă terapeutică optimă atunci când acest lucru este posibil de realizat.
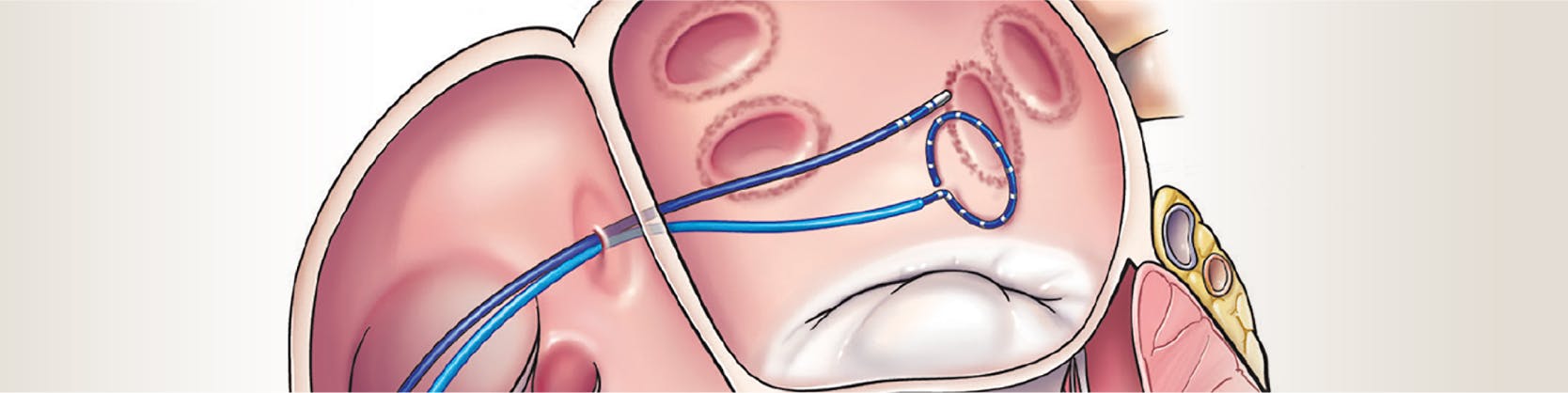
Ca și tehnică, ablația implică distrugerea celulelor cardiace anormale, responsabile de generarea aritmiilor, utilizând catetere (tuburi subțiri, lungi, flexibile) introduse prin abord venos, până la nivelul inimii, unde, după identificarea zonei anormale, vor elibera energie cu producerea de mici leziuni.

Ce este tahicardia joncțională?
Orice aritmie care ia naștere la nivel atrial sau la nivelul joncțiunii atrioventriculare se numește tahicardie supraventriculară (TSV). Acest termen este de obicei rezervat pentru aritmiile atriale și pentru cele cu origine în joncțiunea AV care au ca mecanism de producere reintrarea (tahicardii joncționale – TJ).
Tahicardia joncțională se caracterizează prin bătăi ale inimii de peste 100 de pulsații pe minut[3] și apare mai ales la tineri (dar poate afecta persoane de orice vârstă) și atleți, fără diferențe pe sexe. Tipică este apariția în timpul somnului la copii și la atleți (când tonusul vagal este crescut).
TJ se produce fie prin automatism crescut, fie ca ritm de înlocuire în caz de bradicardie (bătăi rare cardiace) importantă.
TJ ectopică (TJE) este diferită de tahicardia prin reintrare și poate să apară ca și:
- Formă cronică idiopatică, (fără cauză cunoscută), congenitală – apare de obicei pe cord normal și necesită, de regulă, multiple medicamente antiaritmice, proceduri de ablație sau implantare de pacemaker în caz de bloc complet atrio-ventricular; poate conduce la tahicardiomiopatie (afectarea cordului secundar frecvenței cardiace crescute) cu evoluție către insuficiența cardiacă;
- Formă tranzitorie, postoperator, în general după corecții ale cardiopatiilor congenitale, cu o frecvență de 14%; această formă apare mai frecvent în cazul utilizării unei anumite medicații în timpul procedurii (dopamină) și mai ales la copiii sub 6 luni.
TJE este una dintre rarele cauze de tahicardie la copii. TJE congenitală este prezentă încă de la naștere, dar uneori este diagnosticată după luni sau chiar ani.
Deși nu este o forma frecventă de aritmie, TJE este una dintre aritmiile supraventriculare cel mai dificil de tratat. Unele date sugerează evoluția către bloc atrio-ventricular complet în caz de TJE congenitală.
Tratamentul tahicardiei joncționale poate varia în funcție de particularitățile fiecărui caz. În cazul pacienților asimptomatici, de exemplu, este indicată monitorizarea strictă, dar nu este neapărat necesar un tratament anume.
Tahicardia joncțională etopică este tratată inițială medicamentos. De obicei sunt necesare unul sau mai multe tratamente antiaritmice.
În cazul dezvoltării de bloc atrioventricular, când frecvența cardiacă este foarte mică, tratamentul constă în implantarea de pacemaker (dispozitiv care va stimula contracția cardiacă astfel încât să se mențină o frecvență cardiacă optimă).
În cazul unui număr mic de pacienți, care nu răspund la tratament medicamentos, poate fi necesară efectuarea procedurii de ablație prin radiofrecvență (ARF).
Care sunt cauzele tahicardiei joncționale?
Cauzele TJE congenitale nu sunt cunoscute. 50-55% dintre pacienți au istoric familial de TJE. Se presupune că un rol important în apariția TJE postoperatorie îl are sistemul renina-angiotensina-aldosteron. Această formă de tahicardie juncțională etopică apare mai frecvent în caz de tetralogie Fallot corectată.
În general, TJE postoperatorie se produce în cursul spitalizării, cu rapidă afectare hemodinamică (scădere bruscă a tensiunii arteriale) și apare mai frecvent în primele 6-72 de ore postprocedural.
În ceea ce privește TJE congenitală, aceasta poate avea un parcurs mai calm, înainte de apariția semnelor de insuficiență cardiacă. Sporadic, au fost evidențiate și cazuri de tahicardie intrauterină la copiii care la naștere au prezentat TJE. Tipic, variabilitatea frecvenței cardiace este scăzută; în mod normal, frecvență cardiacă este foarte regulată.
TJE congenitală se caracterizează prin tahicardie moderată și semne de insuficiență cardiacă congestivă (dispnee – respirație dificilă, scăderea capacității de efort, oboseală, edeme, lipotimie – stare de leșin, palpitații).
Care pot fi simptomele tahicardiei joncționale?
Simptomele tahicardiei joncționale pot include:



![]()


În ce constă procedura de ablație/ tratament tahicardie joncțională?
Ablația cu radiofrecvență se efectuează în laboratorul de electrofiziologie. De obicei, se folosește sedarea ușoară și anestezia locală. Iată cum decurge, de regulă, o astfel de procedură:
- Medicul electrofiziolog va efectua mici incizii la nivelul canalului inghinal (la rădăcina coapsei) pentru a vizualiza artera/vena femurală;
- Ulterior, sub control radiologic sau sub controlul unui sistem specific de mapping – nonfluoroscopic, tridimensional, care permite reconstrucția anatomiei cardiace și identificare zonei electrice responsabile de apariția aritmiei, se vor introduce catetere de ablație prin vene până la nivelul atriului drept.
- Aici se vor aplica “curenți” de diferite energii care vor distruge celulele cardiace responsabile de impulsurile suplimentare ce au cauzat tulburarea de ritm cardiac și vor întrerupe acest circuit electric anormal;[1]
- Postablație, se verifică prin metode de pacing (stimulare) întreruperea acestui circuit electric anormal.
- După terminarea procedurii se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresia arterei folosite ca abord.
În cazul procedurilor repetitive, cu anatomie complicată, există posibilitatea ablației ghidate de ecografie intracardiacă.
Elena Preda discută cu tine despre procedură, detaliile administrative și prețuri.
Elena Preda, consultant medical

Elena Preda discută cu tine despre procedură, detaliile administrative și prețuri.
Elena Preda, consultant medical

Cum te pregătești pentru procedura de ablație?
Înainte de această procedură:
 1. Vei face un examen clinic complet
1. Vei face un examen clinic complet 2. Vei face o radiografie toracică
2. Vei face o radiografie toracică 3. Vei face un set complet de analize de sânge
3. Vei face un set complet de analize de sânge 4. Vei elimina orice potențial focar infecțios: infecții ORL, stomatologice, etc
4. Vei elimina orice potențial focar infecțios: infecții ORL, stomatologice, etc
De obicei, se recomandă să nu mănânci și să nu bei nimic cu cel puțin 6 până la 8 ore înainte de procedură. Medicul îți va spune însă ce poți să mânânci și să bei în cele 24 de ore dinaintea ablației cardiace.
Informează-ți medicul dacă urmezi un tratament medicamentos. Este posibil să fie necesară întreruperea administrării anumitor medicamente înainte de procedură. Atenție! Întreruperea tratamentului medicamentos se va face doar la indicația medicului.[1]
Cât durează internarea după procedura de ablație cardiacă?
Fiind vorba de o procedură minim invazivă, recuperarea este mai rapidă și durată de spitalizare mai scurtă decât în cazul unei intervenții invazive. În general, dacă evoluția post intervenție este favorabilă și nu apar complicații, vei putea părăsi spitalul după două zile.
Care sunt riscurile procedurii de ablație?
Complicațiile sunt rare și pot fi evitate printr-o pregătire și supraveghere corespunzătoare. Ți se va explica înainte de procedură care sunt riscurile asociate cu procedura de ablație cardiacă, dar printre acestea se numără:
- Afectarea vaselor, nervilor, organelor și țesuturilor din jur prin manipularea instrumentelor;
- Afectare renală (substanța de contrast în cazul controlului fluoroscopic) sau alergii;
- Infecții sau sângerare la locul inciziei;
- Fistula arterio-venoasă la locul puncției;
- Bloc atrioventricular complet necesitând implantarea de pacemaker (sub 1%) – risc mai mic în cazul tehnicii de crioablație;
- Revărsat pericardic;
- Durere toracică;
- Infarct miocardic;
- Accident vascular cerebral;
Ce se întâmplă după procedura de ablație tahicardie joncțională?
După finalizarea procedurii, vei fi transferat în camera de recuperare, vei primi un tratament medicamentos și vei fi supus mai multor examene clinice și investigații.
Dacă observi durere, umflare sau sângerare la locul puncției ori dacă începi să ai dureri în piept, anunță medicul sau asistenta. Înainte de a pleca acasă, vei primi instrucțiuni clare privind ce ar trebui sau nu să faci în perioada următoare.[1]
Hemostaza după procedura de ablație
Pentru a se obține compresia, după îndepărtarea cateterelor și a tecilor arteriale se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore pentru a se evita sângerările. Este indicată păstrarea repausului la pat.
În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale. Acesta se montează în sala de angiografie, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Acesta are ca efect obținerea hemostazei în doar două ore, permițând pacientului să își miște piciorul în voie și să se ridice din pat.
Ce dispozitive medicale sunt folosite în timpul procedurii de ablație?
În timpul procedurii, pentru a distruge celulele cardiace anormale sunt folosite catetere de ablație. Acestea sunt dispozitive subțiri, flexibile, realizate din diverse materiale, care au în vârf un electrod conectat prin circuite electrice la generatorul de ablație. Unele catetere de ablație au un vârf răcit, unul prin care se infuzează soluție salină pentru a permite o încălzire îmbunătățită a țesuturilor fără carbonizare superficială sau răcire internă.
Cateterele de ablație furnizează energie RF prin vârfuri care au în mod obișnuit 3,5 până la 5 mm lungime, dar pot avea o lungime de până la 10 mm.[4]

Ce trebuie să faci după ce ieși din spital?
Dacă ai fost supus unei proceduri de ablație, trebuie să revii la controlul cardiologic la o lună, la trei luni și apoi o dată la șase luni, în funcție de evoluție. Imediat după externare vei face recuperare fizică. Vei urma un tratament cu aspirină și antiagregant plachetar timp de aproximativ trei luni, la indicația medicului.
În lipsa altor indicații din partea medicului, ar trebui să îți poți relua activitățile normale în scurt timp. Nu vei avea însă voie să conduci sau să consumi alcool timp de 24 de ore după externare și se recomandă evitarea activităților fizice intense timp de 3 zile.[1]
Tahicardia joncțională este o tulburare de ritm cardiac care afectează în special tinerii și atleții. Atunci când nu răspunde la alte metode de tratament, se poate recomanda efectuarea unei proceduri de ablație cardiacă pentru a distruge celulele cardiace responsabile de generarea acestei tulburări de ritm cardiac.
Consultanții noștri îți stau la dispoziție pentru a-ți oferi informații suplimentare despre această procedură. Poți suna la numărul de telefon dedicat sau poți completa formularul disponibil pe site-ul nostru și vei contactat în cel mai scurt timp posibil.
Bibliografie:
- „Ablation for Arrhythmias.” Www.heart.org, 5 June 2017, www.heart.org/en/health-topics/arrhythmia/prevention--treatment-of-arrhythmia/ablation-for-arrhythmias. Accessed 16 Nov. 2022.
- Frysh, Paul. „Junctional Tachycardia.” WebMD, WebMD, 27 Feb. 2020, www.webmd.com/heart-disease/junctional-tachycardia. Accessed 16 Nov. 2022.
- Hafeez, Yamama, and Shamai A Grossman. „Junctional Rhythm.” Nih.gov, StatPearls Publishing, 26 Sept. 2022, www.ncbi.nlm.nih.gov/books/NBK507715/. Accessed 16 Nov. 2022.
- Yousra Ghzally, et al. „Catheter Ablation.” Nih.gov, StatPearls Publishing, 12 Sept. 2022, www.ncbi.nlm.nih.gov/books/NBK470203/. Accessed 16 Nov. 2022.
Distribuie:
Procedurile Noastre
- Investigații cardiologie
- Investigații neurologie
- Bolile valvelor și ale vaselor inimii
- Investigații imagistice
- Aritmii cardiace
- Defecte (malformații) cardiace din naștere
- Bolile vaselor de sânge
- Fibroid Center
- Boli oncologice si tratamente tumorale
- Bolile valvelor și ale vaselor inimii la copii
- Boli ale aparatului genital masculin
- Boli cerebrale și ale coloanei vertebrale
- Boli ale articulațiilor











