Anevrismul de aorta / Tratament aorta dilatata
| Anestezie | locală/generală |
| Durată procedură | 30-60 min |
| Durată spitalizare | 24h |
Distribuie:
Cuprins
Anevrismul de aortă este o afecțiune îți poate pune viața în pericol dacă nu se intervine la timp. În funcție de dimensiunea și locația sa, dar și de simptomele pe care le prezinți, există mai multe opțiuni de tratament care se pot recomanda pentru a încetini creșterea anevrismului și a reduce riscul de ruptură sau disecție. În acele cazuri în care este necesară repararea anevrismului se poate opta fie pentru intervenția chirurgicală clasică, fie pentru procedura EVAR (repararea endovasculară a anevrismului de aortă).[4]
Care sunt indicațiile acestei proceduri și ce presupune ea îți vom explica în rândurile de mai jos.
Generalități despre anevrismul de aortă
Aorta reprezintă principalul vas de sânge din organism. Pornește de la nivelul inimii și străbate toracele (aorta toracică, cu trei porțiuni - rădăcina aortei și aorta ascendentă, crosa aortei și aorta descendentă toracică) și abdomenul (aorta abdominală), dând ramuri arteriale pentru întreg corpul.
Prin anevrism de aortă se înțelege dilatarea unui segment aortic. Poate implica orice segment al aortei, însă cel mai adesea este localizat la nivelul aortei abdominale. Ceea ce îl face atât de periculos este faptul că, în cazul unei rupturi de anevrism, se poate produce o hemoragie letală.
Tratamentul se stabilește în funcție de mărimea și de rata de creștere a anevrismului și poate consta în urmărire periodică sau într-o intervenție (minim invazivă ori chirurgicală). Dat fiind că intervențiile de urgență, în caz de anevrism rupt, sunt riscante, este important ca, odată diagnosticat, să se efectueze controale periodice, astfel încât, dacă este nevoie, să se poată interveni în limite de siguranță.
Când este cazul să apelezi la un doctor?
În majoritatea cazurilor, anevrismul de aortă abdominală nu provoacă simptome, ceea ce face diagnosticarea sa mai dificilă. Mai mult, este dificil de prezis evoluția lui: majoritatea sunt mici inițial și se mențin la dimensiuni reduse, altele cresc în timp, iar unele cresc rapid și se pot rupe (ruptura unui anevrism nu este obligatorie).
Pe măsură ce anevrismul crește, pot apărea anumite simptome, inclusiv o senzație pulsatilă la nivelul ombilicului ori o durere profundă, constantă, la nivel abdominal sau posterior (durere de spate).
Nu este însă neapărat necesar să aștepți apariția simptomelor pentru a merge la medic. Orice persoană cu vârsta de cel puțin 60 de ani și factori de risc asociați dezvoltării anevrismului de aortă abdominală (fumatul, istoric familial de anevrism de aortă, sexul masculin) ar trebui să se adreseze medicului, ca parte a procesului de screening.
Cum sexul masculin și fumatul sunt doi dintre factorii care pot crește riscul de apariție a anevrismului de aortă abdominală, bărbații cu vârsta între 65 și 75 de ani, cu istoric de fumători, ar trebui să fie cel puțin o dată evaluați prin ecografie abdominală. Aceeași investigație poate fi recomandată și în cazul în care există istoric familial de anevrism de aortă abdominală.
Nu există recomandări specifice în cazul femeilor – evaluarea în acest scop va fi făcută ținându-se cont de factorii de risc asociați.
Indicațiile de intervenție nu se limitează însă la cele prezentate mai sus. Doctorul va decide în funcție particularitățile fiecărui caz.
Medici care tratează această afecțiune
Când este indicată tratarea aortei dilatate?
După cum menționam mai sus, există mai mulți factori de care se ține cont atunci când se stabilește cea mai bună opțiune de tratament, inclusiv dimensiunea anevrismului, localizarea acestuia și cât de repede crește, complexitatea intervenției, dar și starea generală de sănătate a fiecărui pacient.[3] Posibile indicații pentru repararea endovasculară a anevrismului de aortă sunt:
- prevenția rupturii;
- remiterea simptomelor;
- restabilirea fluxului sangvin normal;
- diametrul anevrismului >5cm;
- rata de creștere peste 0.5cm/an;
- riscul rupturii este mai mare decât cel asociat intervenției;
- hemoragie amenințătoare de viață, necontrolată.
În ce constă procedura EVAR?
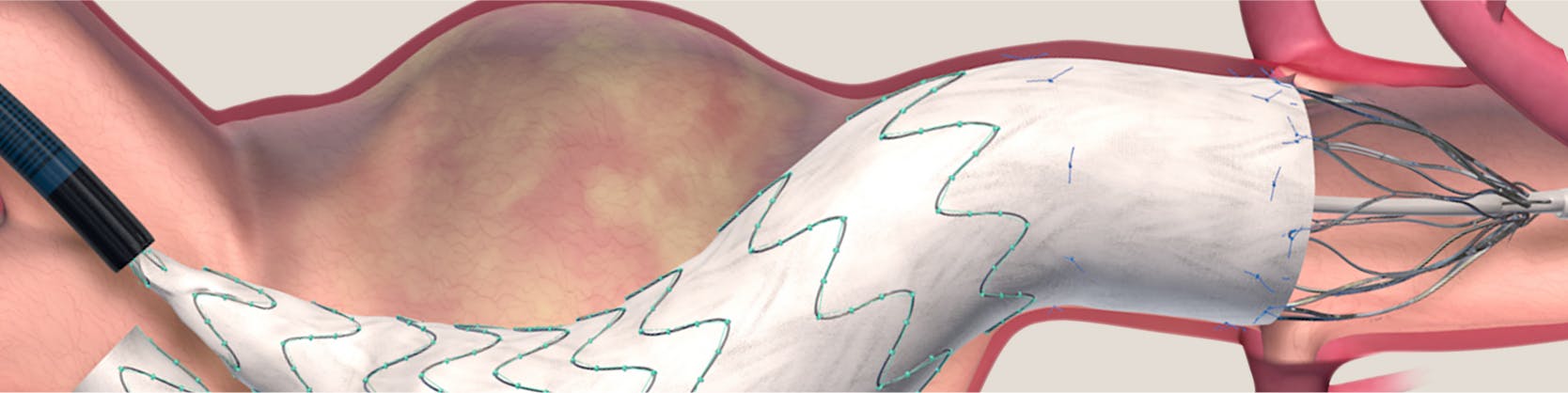
EVAR este o procedură minim invazivă, care se efectuează în sala de angiografie, sub anestezie generală sau regională. În timpul procedurii, medicul intervenționist va efectua mici incizii la nivelul canalului inghinal (la rădăcina coapsei) bilateral pentru a vizualiza arterele femurale și, sub ecran radiologic, va introduce catetere până la nivelul zonei aortice afectate.
Prin aceste catetere se introduc apoi stenturile-graft, adică acele dispozitive medicale cu ajutorul cărora se va corecta anevrismul, însă numai efectuarea unei aortografii pentru a evidenția anatomia aortei, localizarea anevrismului, precum și anatomia arterelor emergente.
În acest caz, dispozitivul utilizat arată ca un tub cilindric, format dintr-un cadru subțire de metal (stentul) și graftul confecționat din diferite materiale (Dacron, politetrafluoroetilena). Dispozitivul este introdus colabat și, odată poziționat în zona afectată, va fi expandat și atașat de peretele arterial, până la nivelul arterelor iliace.
Stentul menține graftul la nivelul anevrismului, în timp ce graftul permite curgerea sângelui și scade presiunea la nivelul peretelui aortic. În timp, dimensiunilor anevrismului și riscul de ruptură se reduc.
La finalul procedurii se va efectua din nou o aortogramă pentru a pune în evidență localizarea stentului și pentru a ne asigura că nu există curgeri ale sângelui pe lângă stent.
Cât durează operația de anevrism aortic depinde de complexitatea fiecărui caz în parte.
Cum te pregătești pentru procedura EVAR?
Înainte de procedură:
 1. Vei efectua un set complet de analize de sânge;
1. Vei efectua un set complet de analize de sânge; 2. Vei efectua o electrocardiogramă și o ecocardiografie;
2. Vei efectua o electrocardiogramă și o ecocardiografie; 3. Vei întrerupe administrarea anumitor medicamente (în cazul în care urmezi un tratament medicamentos);
3. Vei întrerupe administrarea anumitor medicamente (în cazul în care urmezi un tratament medicamentos); 4. Nu vei mânca și nu vei bea apă în noaptea dinaintea procedurii;
4. Nu vei mânca și nu vei bea apă în noaptea dinaintea procedurii; 5. Te vei abține de la fumat.
5. Te vei abține de la fumat.
Cât durează internarea după EVAR?
În general, recuperarea după această procedură este mai rapidă decât recuperarea după operație clasică de anevrism aortic și mai puțin dureroasă, ceea ce înseamnă că nu va trebui să rămâi internat prea mult timp.[2]
Perioada de internare pentru EVAR variază între 24 și 48 de ore, timp în care vor fi efectuate analize, investigații și procedura propriu-zisă. Te poți întoarce la viața ta, în numai câteva zile.
Cazuri tratate la MONZA ARES
Care sunt riscurile procedurii EVAR?
Comparativ cu operația deschisă, repararea endovasculară a anevrismului de aortă presupune mai puține riscuri, motiv pentru care și este recomandată pacienților în vârstă sau care au și alte probleme medicale.[2]
Totuși, există posibilitatea apariției anumitor complicații, inclusiv:
- afectarea vaselor, organelor și țesuturilor din jur prin manipularea instrumentelor;
- afectare renală;
- ischemie de membre inferioare (din cauza trombilor ce pot fi mobilizați distal, blocând fluxul de sânge la nivelul picioarelor);
- infecții sau sângerare la locul inciziei;
- sângerare;
- endoleak (curgerea sângelui în afara graftului și în interiorul anevrismului, cu risc de rupere);
- afectarea măduvei spinării.
Hemostaza după procedura EVAR
După terminarea procedurii, se scot cateterele și tecile arteriale, iar la locul de puncție se realizează compresiunea arterei folosite ca abord. Pentru a se obține compresia, se pune un pansament compresiv ce trebuie păstrat timp de 24 de ore și se indică păstrarea repausului la pat.
În anumite situații, există indicația de a monta un sistem hemostatic la nivelul puncției femurale, imediat după terminarea intervenției. AngioSeal este mic dop de colagen și se introduce în interiorul arterei femurale. Are ca efect obținerea hemostazei în doar două ore, pacientul putând astfel să-și miște piciorul în voie și să se ridice din pat.
Ce se întâmplă după procedura EVAR?
După finalizarea procedurii, vei rămâne sub supraveghere medicală. Ți se va face o electrocardiogramă de control și mai multe analize de sânge și vei bea cel puțin 2 litri de apă, pentru a elimina substanța de contrast. Înainte de a fi externat, vei primi toate recomandările necesare privind tratamentul medicamentos pe care trebuie să-l urmezi, când trebuie să revii la control și care sunt restricțiile de care trebuie să ții cont.
Ce trebuie să faci după ce ieși din spital?
Îți poți relua activitatea imediat, cu anumite precauții:
- Creșterea nivelului de activitatea se va face treptat (ex: plimbările scurte, pe suprafețe plane, sunt permite în primele zile, dar se recomandă să eviți urcarea sau coborârea scărilor);
- Nu ai voie să conduci sau să faci sport timp de cel puțin 2 zile;
- Nu ai voie să ridici nimic mai greu de 4,5 kg timp de 2 săptămâni după procedură.
Este posibil ca în primele zile după externare să existe un anumit disconfort la nivel abdominal, să observi că nu ai poftă de mâncare și să apară constipația sau diareea. Astfel de simptome ar trebui să dispară însă în scurt timp.[1]
Dacă ai trecut printr-o procedură EVAR, este important să revii la control așa cum ți-a recomandat medicul cardiolog și să respecți tratamentul indicat de acesta. Nu neglija mișcarea fizică moderată, respectă un regim de viață echilibrat și fă-ți regulat analizele de sânge.
Procedura EVAR este mai puțin invazivă decât intervenția chirurgicală clasică, durata de spitalizare este mai scurtă și recuperarea mai rapidă. Totuși, nu este o procedură potrivită pentru toți pacienții și nici nu poate elimina cauza anevrismului. Pentru a stabili care este cea mai bună opțiune de tratament în cazul tău, este necesară mai întâi o consultație de specialitate. Dacă ai nevoie de ajutor sau informații suplimentare despre această procedură, inclusiv cât costă o operație de anevrism aortic, consultanții noștri îți stau la dispoziție pentru a-ți răspunde la toate întrebările. Sună la numărul de telefon dedicat sau completează formularul disponibil pe site și vei fi contactat în scurt timp.
Bibliografie:
- “Aortic Aneurysm Repair - Endovascular - Discharge: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2022, medlineplus.gov/ency/patientinstructions/000236.htm. Accessed 29 Nov. 2022.
- “Aortic Aneurysm Repair - Endovascular: MedlinePlus Medical Encyclopedia.” Medlineplus.gov, 2019, medlineplus.gov/ency/article/007391.htm. Accessed 29 Nov. 2022.
- “Endovascular Repair of Abdominal Aortic Aneurysms | Society for Vascular Surgery.” Vascular.org, 2022, vascular.org/patients-and-referring-physicians/conditions/endovascular-repair-abdominal-aortic-aneurysms. Accessed 29 Nov. 2022.
- “What Is Aortic Aneurysm?” NHLBI, NIH, 24 Mar. 2022, www.nhlbi.nih.gov/health/aortic-aneurysm. Accessed 29 Nov. 2022.
Distribuie:
Locații MONZA ARES în care se efectuează Anevrismul de aorta / Tratament aorta dilatata
Procedurile Noastre
- Investigații cardiologie
- Investigații neurologie
- Bolile valvelor și ale vaselor inimii
- Aritmii cardiace
- Defecte (malformații) cardiace din naștere
- Bolile vaselor de sânge
- Fibroid Center
- Boli oncologice si tratamente tumorale
- Bolile valvelor și ale vaselor inimii la copii
- Boli ale aparatului genital masculin
- Boli cerebrale și ale coloanei vertebrale
- Boli ale articulațiilor














